在医学领域中,血型不仅是个体身份的生物学标记,更与健康管理、临床输血及遗传研究密切相关。A型血作为ABO血型系统中的重要组成部分,通常被进一步细分为Rh阳性和Rh阴性两种类型。其中,Rh阴性A型血因极低的分布比例被称为“熊猫血”,其特殊性引发了公众对血型分类、医学价值及社会意义的广泛关注。本文将从血型系统的基础分类、A型阴性血的稀有性、阴性与阳性的医学差异及社会应对策略等多个角度展开分析,为理解这一主题提供科学依据。
一、血型系统的分类基础
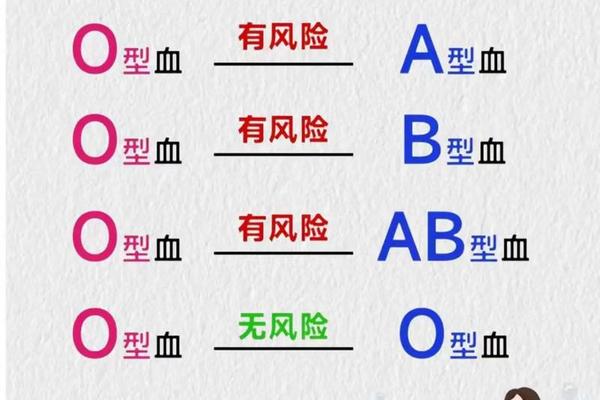
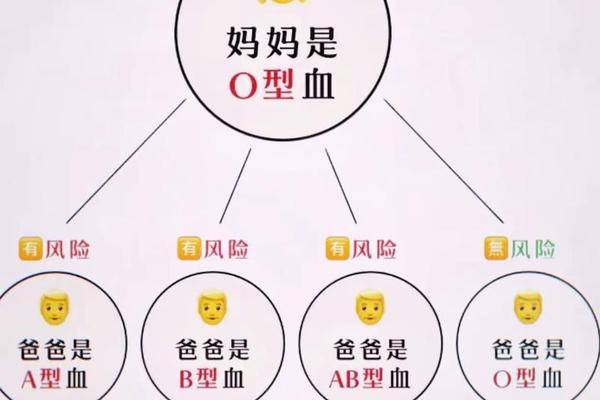
人类的血型系统由ABO和Rh两大核心系统构成。ABO系统根据红细胞表面A、B抗原的存在与否,将血型分为A型、B型、AB型和O型。其中,A型血的特征是红细胞表面携带A抗原,而血清中则含有抗B抗体。Rh系统的分类则基于D抗原的存在与否:携带D抗原的个体为Rh阳性(如A+),反之为Rh阴性(如A-)。这两种系统的叠加形成了如“A型Rh阴性”的复合血型描述。
值得注意的是,ABO系统与Rh系统在遗传机制上相互独立。ABO血型由第9号染色体上的基因控制,而Rh血型的D抗原则由第1号染色体的RHD基因决定。A型血个体的Rh属性可能呈现阳性或阴性,两者概率差异显著。
二、A型阴性血的稀有性
从全球范围看,Rh阴性血型的总体比例不足1%,而A型Rh阴性血在其中的占比更低。以中国为例,汉族人群中Rh阴性比例仅为0.3%,其中A型Rh阴性仅占该群体的约0.1%。这种稀有性与基因分布密切相关:RHD基因缺失或突变在东亚人群中极为罕见,而ABO系统中A型基因的高频分布进一步稀释了A型Rh阴性的出现概率。
稀有性带来的直接挑战是医疗资源供给不足。例如,上海虹口区为保障进博会医疗用血,仅能动员到10名Rh阴性献血者,其中A型仅占2人。这种供需矛盾在紧急输血或稀有血型孕妇分娩时尤为突出,凸显建立区域性稀有血型库的必要性。
三、阴性与阳性的医学差异

Rh阴性与阳性在临床上的核心差异体现在抗原-抗体反应机制。Rh阴性个体缺乏D抗原,一旦接触Rh阳性血液(如输血或母婴血液混合),体内会产生抗D抗体。首次接触通常不会引发严重反应,但二次接触可能导致溶血反应,甚至危及生命。例如,Rh阴性孕妇若怀有Rh阳性胎儿,需在孕28周及分娩后注射Rh免疫球蛋白以阻断抗体产生。
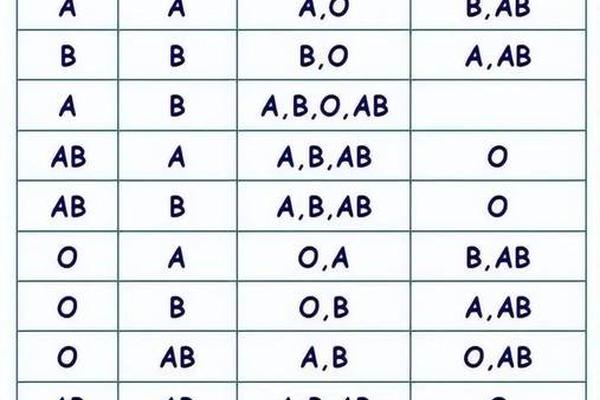
从输血兼容性看,A型Rh阴性血只能接受同型或O型Rh阴性血液,而A型Rh阳性则可接受A+/O+血液。这种限制使得A型阴性血在急救中的选择空间极为有限。研究显示,Rh阴性人群的某些疾病易感性(如自身免疫性疾病)可能与免疫系统特性相关,但具体机制仍需深入探索。
四、社会意义与应对策略
面对A型阴性血的稀缺性,全球多个地区已建立应急响应机制。中国部分城市通过“熊猫侠”志愿者网络实现稀有血型互助,如上海虹口区通过定期演练维持10人规模的应急队伍。技术进步也为血型管理提供新思路:浙江大学团队开发的红细胞表面三维凝胶网络技术,可使普通血液临时获得“通用熊猫血”特性,为紧急输血开辟新途径。
公众教育同样关键。建议所有个体通过献血或产检明确自身Rh血型,Rh阴性者需在医疗档案中显著标注。对于育龄女性,提前进行配偶Rh血型筛查可有效预防新生儿溶血症。未来研究可探索基因编辑技术在人工合成稀有血液中的应用,或通过大规模人群基因数据分析预测区域性血型分布。
总结
A型Rh阴性血作为稀有血型的典型代表,其存在深刻反映了人类遗传多样性与医学实践的交织。从基础的血型抗原差异到复杂的临床管理挑战,这一领域需要医学、技术与社会资源的协同创新。通过完善血型数据库、强化公众认知及推动科研突破,我们有望在保障稀有血型群体健康权益的为输血医学的发展注入新的活力。