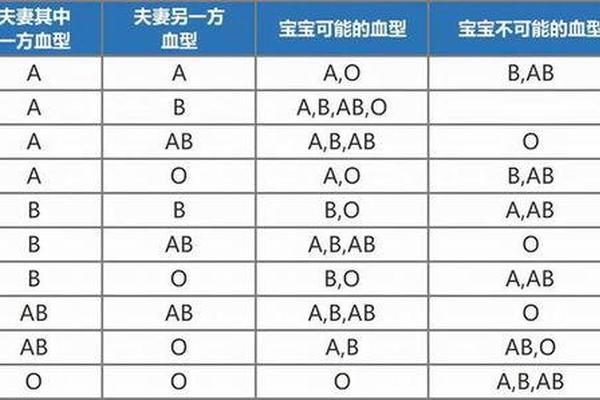
人类对血型与健康的探索已跨越百年,上海交通大学历时25年、覆盖1.8万名男性的前瞻性研究发现,A型血人群的胃癌发病率比其他血型高出20%-25%,结直肠癌风险也呈现类似趋势。这一发现并非孤例,全球范围内多项研究均指向A型血与特定疾病的显著关联。但血型并非命运的判决书,而是揭示健康风险的生物学线索,其背后机制涉及遗传、免疫与环境的多重交响。
消化道癌症的显著风险
A型血与消化道癌症的关联最早可追溯至1953年英国学者的发现,而上海瑞金医院2012年对千名胃癌患者的分析显示,A型血患者的胃癌发病率较其他血型高34%。这种风险不仅限于胃癌,上海交大团队在追踪研究中发现,A型血人群的结直肠癌发病率较其他血型增加20%,其消化道上皮细胞对致癌物的敏感性显著增强。
从生物学机制来看,A型红细胞表面特有的A抗原可能通过分子模拟效应,削弱免疫系统对癌变细胞的识别能力。日本学者发现,胃癌细胞表面抗原与A型血抗原存在结构相似性,这使得携带A抗原的免疫细胞更容易将癌细胞误认为"自体"。A型血人群的胃黏膜微环境更适宜幽门螺杆菌定植,这种I类致癌物的感染率在A型血群体中比其他血型高42%。
心血管疾病的潜在威胁
在心血管领域,A型血人群面临双重挑战。上海交大研究发现,A型血个体的总胆固醇和低密度脂蛋白(LDL)水平普遍高于其他血型,这种脂质代谢特征使其动脉粥样硬化风险增加1.3倍。美国心脏协会的队列研究进一步揭示,A型血人群的冠状动脉钙化积分中位数较O型血高82分,提示更严重的血管硬化进程。
凝血系统的异常活跃是另一风险因素。A型血人群的血浆纤维蛋白原浓度较O型血高15%,血小板聚集速度加快20%,这种高凝状态使深静脉血栓发生率增加18%。值得注意的是,这种凝血特性在AB型血中更为显著,但A型血人群往往合并血脂异常,形成独特的血栓-动脉硬化协同风险。

免疫系统的双刃剑特性
A型血的免疫特征呈现矛盾性。在抗病毒防御方面,其血清中缺乏针对A抗原的天然抗体,使得某些病毒更易突破防线。例如新冠病毒研究中,A型血人群的感染风险比O型血高45%。但在抗肿瘤免疫方面,这种缺陷可能带来意外保护——台湾地区研究显示,A型血人群的肝癌发病率较其他血型低22%,提示不同癌症类型的免疫机制存在差异。
这种免疫特性的分子基础在于ABO基因簇的调控作用。基因组学研究发现,ABO基因所在的9号染色体区域包含多个免疫相关基因,A型血特有的单核苷酸多态性(SNP)可能改变IL-6等炎症因子的表达水平。上海交大团队在《PLoS One》发表的机制研究表明,A型抗原通过调控NF-κB信号通路,使胃黏膜炎症反应持续时间延长40%。
健康管理的精准策略
面对这些风险特征,A型血人群需要定制化健康策略。在癌症预防方面,建议将胃肠镜筛查年龄提前至35岁,并每两年进行幽门螺杆菌检测。血脂管理需更严格,推荐将LDL控制目标设定在2.0mmol/L以下,较常规标准降低0.6mmol/L。饮食调整可增加富含ω-3脂肪酸的海鱼摄入,其抗炎作用可抵消A型血的高炎倾向。
值得强调的是,这些风险差异具有相对性。上海交大模型显示,坚持地中海饮食的A型血个体,其胃癌风险可降低至O型血人群水平。运动干预研究证实,每周150分钟有氧运动能使A型血人群的心血管风险回归基线。这印证了基因载入风险,但生活方式改写结局的现代健康理念。
血型作为遗传印记,为疾病预防开启了个性化医疗的新维度。A型血人群在消化道癌症、心血管疾病方面的风险提示,本质上是对特定病理机制的早期预警。当前研究已从统计学关联深入到分子机制层面,如ABO基因对肿瘤微环境的调控,以及血型抗原与肠道菌群的相互作用。未来研究需构建多组学模型,整合表观遗传、代谢组学数据,最终实现从风险提示到精准干预的跨越。对于个体而言,认知血型特征不是宿命论的开始,而是主动健康的起点——毕竟在疾病防控的方程式中,可改变的生活方式因素始终占据主导地位。