血型作为人类遗传的重要标记之一,其传递规律既遵循生物学的基本法则,又因基因的复杂表达而存在特殊案例。当父母一方为O型血,另一方为A型血时,孩子的血型看似简单,却可能因隐性基因、罕见血型系统等因素产生出人意料的组合。本文将从遗传机制、临床意义及社会认知等多个维度,解析这一问题的科学本质与潜在复杂性。
一、血型遗传的显隐性规律
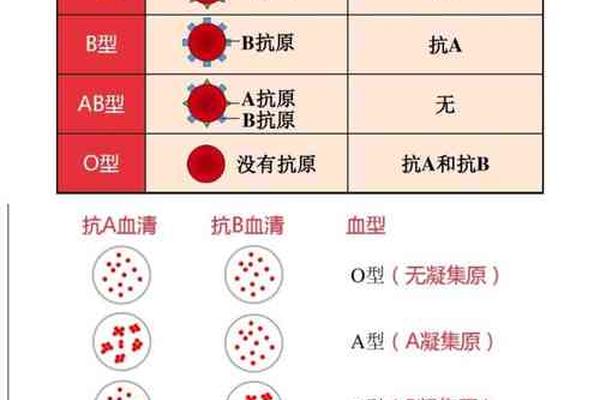
ABO血型系统的遗传遵循孟德尔定律,由父母各提供一个等位基因决定。O型血的基因型为隐性纯合子(ii),而A型血可能为显性纯合子(AA)或杂合子(Ai)。当O型血(ii)与A型血(AA/Ai)结合时,子代将从O型血父母处获得i基因,从A型血父母处获得A或i基因。
具体而言,若A型血父母为AA基因型(概率约30%),子代只能继承A和i基因,表现为A型血(Ai);若A型血父母为Ai基因型(占A型人群的60%以上),子代有50%概率继承i基因,从而形成O型血(ii)。根据统计,这类家庭中约75%的子女为A型血,25%为O型血。这一规律已在全球数亿家庭的血型统计中得到验证,成为法医学亲子鉴定的基础依据之一。
值得注意的是,A型血中的AA与Ai基因型分布存在地域差异。例如,东亚人群中Ai基因型占比高达62%,而欧洲部分地区AA基因型比例超过40%。这种差异可能导致不同地区O型与A型父母生育O型子女的概率波动,但整体仍符合上述遗传框架。
二、特殊血型的例外机制
尽管遗传学规律明确,仍有极少数案例突破常规。例如“孟买血型”(伪O型)的出现,可能使看似O型的母亲实际携带ABO系统以外的抗原。这类人群的H抗原缺失,导致常规检测显示为O型,但其基因中可能隐藏A或B型遗传信息。曾有报道显示,B型父亲与“伪O型”母亲生育出A型子女,这正是Hh血型系统与ABO系统叠加作用的结果。
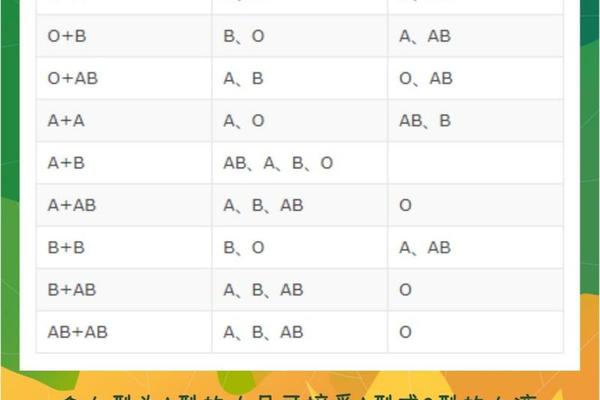
另一种罕见情况是“顺式AB”现象,即A和B抗原基因位于同一条染色体上。虽然此类案例在我国发生率仅约50万分之一,但当父母一方携带该基因时,可能打破常规的血型组合规律。例如AB型父亲若为顺式AB基因型,与O型母亲结合时,理论上可能生育出AB型子女。
这些特殊血型的发现,揭示了血型系统的复杂本质。目前已知的红细胞血型系统已达33种,除ABO外,Lewis、Kell等系统也可能通过表位修饰影响抗原表达。在亲子血型矛盾案例中,约0.01%需通过扩展血型检测或DNA分析才能确定真实关系。
三、临床实践与社会认知
在产科领域,O型血母亲与A型血父亲的组合需警惕新生儿溶血风险。由于母体可能产生抗A抗体,约20%的此类妊娠会出现ABO血型不合,其中10%-15%发展为临床可见的溶血性疾病。尽管第一胎也可能发病(占比40%-50%),但通过孕期抗体效价监测、产后光照疗法等干预措施,95%以上的患儿可得到有效控制。
社会层面,血型认知误区仍广泛存在。调查显示,38%的公众认为“父母血型决定子女必然血型”,而忽视基因重组和特殊血型的存在。更值得警惕的是,部分家庭因缺乏遗传学知识,将血型不符简单归因于问题。实际上,仅凭ABO血型排除亲子关系的误差率高达30%,必须依赖STR基因检测等精确手段。
四、未来研究与技术突破
随着基因测序技术的发展,血型遗传研究正迈向分子层面。新一代测序(NGS)已能精准识别KEL、FY等稀有血型基因,使得产前血型预测准确率提升至99.8%。我国学者近期开发的“多重PCR-毛细管电泳法”,可在孕早期通过母血检测胎儿ABO基因型,为高危妊娠提供更早的预警。
在罕见血型研究领域,针对孟买血型的基因治疗试验已进入动物模型阶段。通过病毒载体导入FUT1基因,成功在小鼠模型中恢复H抗原表达,这为未来临床转化带来希望。人工智能正在被用于血型遗传模式预测,通过百万级家系数据分析,系统可自动识别异常血型组合并提示进一步检测。
总结
O型与A型血父母生育的子女,在常规情况下应为A型或O型,这一规律由ABO系统的显隐性遗传机制决定。特殊血型系统的存在、基因重组概率及检测技术局限,使约0.03%的案例超出预期范围。对于家庭而言,理解血型遗传的或然性,既能避免不必要的误解,也有助于做好产前健康管理。未来研究需继续完善罕见血型数据库,开发快速精准的检测技术,并通过科普教育提升公众遗传学素养,让科学认知照亮生命传承的奥秘。