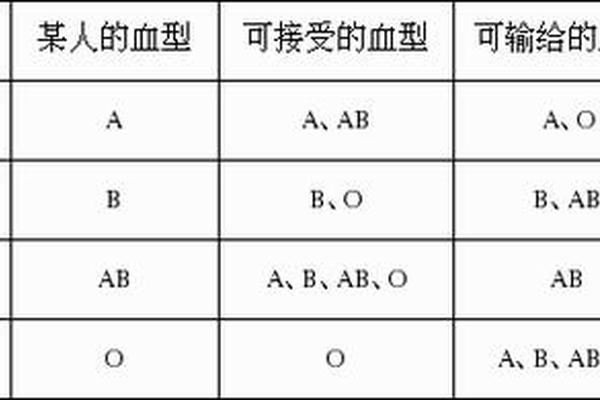
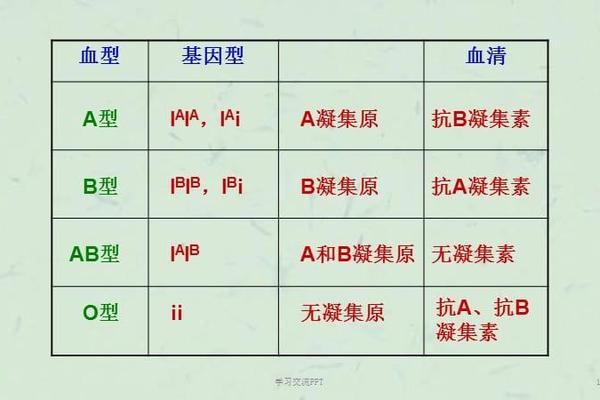
血型系统的复杂性远超大众认知,除常见的ABO与Rh系统外,全球已发现超过35种血型系统,其中部分类型的稀有程度堪比“基因”。以美国血库协会(AABB)的标准,人群占比低于千分之一的血型即被定义为稀有血型。例如孟买血型(Hh血型)在亚洲的分布频率仅为0.001%,而A3亚型血型更是全球唯一一例。这些血型因抗原表达的特殊性,不仅挑战传统检测技术,更对临床输血和母婴健康构成重大风险。
从地域分布来看,稀有血型与种族迁徙和基因突变密切相关。如DEIGO血型在东亚人群中的占比约为5%,而在欧洲白种人中几乎绝迹;非洲裔人群的DUFFY血型缺失比例高达68%,成为疟疾抗性研究的重要线索。这种分布差异提示人类遗传多样性在血型系统中的深刻体现,也为医学研究提供了独特的样本库。
二、A型血中的稀有亚型探索
虽然常规A型血占全球人口约28.7%,但其亚型中隐藏着极度稀有的变异。2025年南京发现的A3亚型血型颠覆了传统认知——该血型因ABO基因碱基突变导致A抗原表达减弱,成为国际基因库中首个A亚型突变案例。此类变异可能引发混合视野现象,常规检测易误判为普通A型或O型,凸显精准分型技术的必要性。
历史上,A型亚型的稀有性还体现在特殊遗传规律中。例如Ax亚型在欧洲的检出率不足0.01%,其红细胞表面A抗原数量仅为正常值的1/10。这些“隐形”稀有血型携带者面临更高输血风险,因为即使ABO系统匹配,细微的抗原差异仍可能触发免疫反应。血清学研究显示,约0.03%的输血反应源于未被识别的稀有亚型。
三、全球十大稀有血型排名解析
综合多国血库数据,当前最稀有的血型系统包括:孟买血型(0.001%)、KELL血型(0.01%)、Rh阴性血型(0.3%-0.4%)、MNSSU血型(0.02%)等。其中孟买血型因完全缺失H抗原,在遗传上呈现非常规显性模式,我国现存记录不足30例。值得关注的是,这些排名中的部分血型具有特殊医学价值——P血型系统的p表型可作为某些寄生虫病的天然屏障,而Lutheran血型抗原的缺失与特定肿瘤标记物存在关联。
检测技术的进步不断刷新着稀有血型认知边界。如KIDD血型的Jk(a-b-)表型需通过分子生物学检测才能准确识别,传统血清学方法漏检率高达15%。基因测序技术的普及使更多稀有血型浮出水面,2010年后新发现的Gerbich和Cromer系统已纳入国际血型数据库。
四、稀有血型检测与临床应对策略
面对稀有血型,现有医疗体系面临双重挑战:检测技术的灵敏度与血液储备的及时性。孟买血型常被误判为O型,需通过唾液H抗原检测或分子分型确认。我国建立的稀有血型共享网络已覆盖98%的三甲医院,通过冷冻红细胞技术可将血液保存期延长至10年。对于A3亚型等极罕见病例,自体输血和围产期血液管理成为关键,如南京案例中通过提前储存自体血液成功规避溶血风险。
国际协作机制在此领域尤为重要。欧洲稀有血型联盟(ERBA)通过跨国样本库共享,使Rhnull(黄金血)患者的配型成功率提升至73%。人工智能技术的引入更开创了新可能——机器学习模型可通过抗原表达模式预测未知血型,在2024年成功识别出新型MNS变异体。
五、未来研究方向与社会意义
血型研究正从临床需求向基础科学纵深发展。基因编辑技术为人工合成稀有抗原带来曙光,2024年日本团队已实现体外培养H抗原缺失的红细胞。群体遗传学模型显示,某些稀有血型可能携带抗病毒突变基因,这为传染病防治提供了新思路。建立动态更新的全球血型图谱,将成为精准医疗的重要组成部分。

从公共卫生角度,加强公众认知与自愿筛查至关重要。我国2023年启动的“万人血型组计划”,通过高通量测序已发现12种新型稀有血型。建议将稀有血型筛查纳入婚前检查和移民体检,并通过立法保障携带者的医疗权益。只有技术突破、制度完善与社会意识提升三者协同,方能构建起守护生命红线的完整网络。
总结
稀有血型系统既是人类进化的活化石,也是医学前沿的竞技场。从孟买血型到A3亚型,这些“血液孤本”不断挑战着现有科学认知,同时也推动着检测技术和治疗手段的革新。未来研究需在基因解析、人工血液合成和全球协作机制上持续突破,而公众教育的深化将确保每个稀有血型个体都能获得平等的生命保障。在这个充满未知的红色世界里,每一次科学发现都在重写生命的可能性。