在人类遗传学中,血型传递规律始终是备受关注的话题。对于同为A型血的父母而言,自然妊娠或通过辅助生殖技术诞育的子女可能呈现A型或O型血,但两种血型出现的概率差异及其背后的遗传机制值得深入探讨。尤其在试管婴儿技术普及的今天,胚胎植入前基因检测(PGT)的应用为血型预测提供了新的可能性,但与医学实践间的平衡也成为科学界关注的焦点。
一、血型遗传的生物学基础
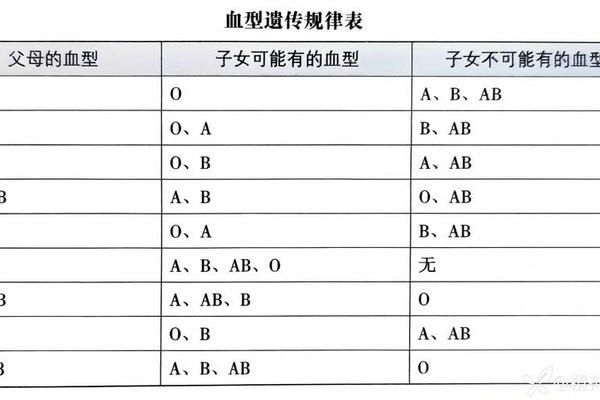
ABO血型系统由位于第9号染色体的基因座控制,A和B为显性基因,O为隐性基因。A型血个体的基因型可能是AA(纯合显性)或AO(杂合显性),而O型血仅存在于OO(纯合隐性)组合中。当父母均为A型血时,若双方皆为AO型,子代获得O型血的概率为25%(OO型),获得A型血的概率为75%(AA型50%+AO型25%);若一方为AA型,另一方为AO型,子代A型血概率为100%。这种遗传特征在自然妊娠与试管婴儿技术中均遵循相同规律。

现代胚胎筛查技术(如第三代试管婴儿中的PGT)可对胚胎的染色体和基因型进行分析,理论上能够筛选特定血型胚胎。但医学要求此类技术主要用于预防遗传疾病,单纯基于血型偏好进行筛选在多数国家受到严格限制。

二、统计概率与临床观察
临床数据显示,父母均为A型血时,子代出现A型血的概率显著高于O型。根据中国血型分布研究,约80%的A型血人群携带AO基因型,这意味着大多数A型血夫妇生育O型子女的概率接近25%。例如,对武汉某医院新生儿血型统计发现,A型血父母生育O型血婴儿的比例为22.3%,与理论值基本吻合。
特殊案例中,孟买血型等罕见基因型可能导致血型检测偏差。例如,表面显示为A型的个体若携带H基因突变,实际可能为类孟买血型,此类情况可能打破常规遗传规律,但发生率不足万分之一。
三、医学意义与风险防控
血型匹配在新生儿健康管理中具有重要意义。当母亲为O型血而胎儿为A/B型时,可能引发ABO溶血症,发生率达20%。虽然A型血夫妇生育的O型子女不存在此类风险,但需注意Rh阴性血型的特殊遗传规律。若父母中一方为Rh阴性,需在孕期监测抗体效价,预防胎儿溶血。
在输血医学领域,准确预测新生儿血型有助于提前储备适配血液。统计显示,A型血人群占中国人口的31%,O型血占34%,这使得A型血家庭更易获得适配血源,但医疗机构仍需建立动态血库管理系统。
四、社会认知与科学传播
公众对血型遗传存在普遍误解,如认为“父母A型必生A型”或“O型血更健康”。实际上,O型血虽与某些疾病风险降低相关(如胃癌风险较A型低38%),但其在凝血功能方面的劣势同样需要关注。科普工作者需通过血型遗传图谱、互动模拟程序等工具,帮助公众理解显隐性遗传的随机性。
基因检测技术的普及带来了新的挑战。部分商业机构提供胚胎血型筛选服务,这可能加剧血型歧视或性别选择倾向。学界呼吁建立全球统一的生殖技术准则,确保技术应用不偏离医学初衷。
父母均为A型血时,子代呈现A型血的概率(约75%)显著高于O型血(约25%),这一规律在自然妊娠与试管婴儿技术中具有一致性。随着单细胞测序技术的发展,未来或可实现胚胎基因型的无损检测,但需平衡技术优势与风险。建议准父母通过正规医疗机构进行遗传咨询,理性看待血型遗传的生物学本质,将健康风险评估置于血型偏好之上。跨学科研究应深入探索血型抗原与免疫疾病的关联,为个性化医疗提供新的突破口。