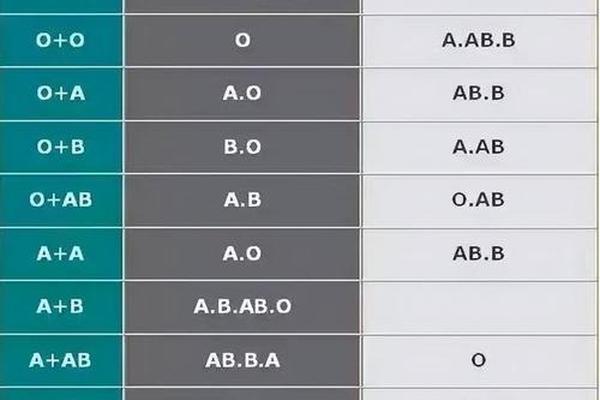
在ABO血型系统中,A型血的红细胞表面携带A抗原,血清中含有抗B抗体。这一特性决定了A型血在献血与输血中的独特地位。根据抗原抗体反应原理,A型血个体的红细胞若与含有抗A抗体的血清接触,会发生凝集反应,这是输血安全的核心机制。例如,当A型血作为供血者时,其红细胞上的A抗原需与受血者血清中的抗体匹配,否则可能引发致命溶血反应。血型鉴定是献血前不可或缺的步骤,通常通过抗A、抗B试剂进行正定型检测,并结合反定型(血清学检测)验证结果。
值得注意的是,A型血存在亚型分化,如A1和A2亚型。A1型红细胞同时携带A抗原和A1抗原,而A2型仅含A抗原,且其抗原表达较弱,可能导致血型误判。例如,A2型红细胞在常规检测中可能被误认为O型,若输注给O型受血者,可能因残留的A抗原引发免疫反应。临床输血中需通过更精准的检测方法(如吸收放散试验)排除亚型干扰。

A型血在交叉配血中的特殊性
交叉配血试验是确保输血安全的关键环节,分为主侧(供血者红细胞与受血者血清)和次侧(受血者红细胞与供血者血清)试验。若A型血作为供血者,主侧不凝集表明受血者血清中不含抗A抗体,次侧凝集则提示受血者红细胞携带B抗原。例如,当主侧不凝集而次侧凝集时,受血者血型应为AB型。这是因为AB型红细胞同时携带A和B抗原,而血清中无抗A或抗B抗体,因此能与A型供血者的血清(含抗B抗体)发生次侧凝集。
这一机制揭示了ABO血型系统的复杂性。A型血个体的抗B抗体决定了其只能向A型或AB型受血者输血,而无法与B型或O型兼容。Rh血型系统的叠加影响需同步考量。例如,Rh阴性A型血(即A-)作为“熊猫血”,其稀缺性要求建立动态库存管理系统,以应对紧急需求。
临床输血中的安全考量与社会价值
从临床角度看,A型血约占全球人口的30%,但其亚型多样性和抗原强度差异对输血安全构成挑战。研究显示,A2亚型因抗原表达弱,在器官移植中可能降低排异风险,但也增加了血型误判概率。例如,东大团队近年尝试通过酶催化技术将A型血转化为通用O型血,这一突破有望缓解血液短缺问题,但其规模化应用仍需进一步验证。
社会层面上,A型血献血者的贡献具有双重意义。一方面,A型血是手术、创伤急救中的常用血型;A型血浆中含抗B抗体,可用于制备特异性免疫球蛋白。公众对血型知识的认知不足可能导致误解。例如,部分人误认为O型是“万能供血者”,却忽视了其血浆中抗A、抗B抗体对非O型受血者的潜在危害。加强血型科普教育至关重要。
未来研究方向与挑战
随着生物技术的发展,血型研究正从传统血清学转向分子机制探索。例如,肠道菌群中发现的酶可能通过修饰红细胞抗原实现血型转换,这为“按需生产”通用血型提供了新思路。基因编辑技术(如CRISPR)或能直接调控ABO基因表达,从而定制特定血型的血液制品,但其和安全性问题亟待解决。
血型与疾病关联的研究为精准医疗提供线索。例如,A型血个体胃癌风险较高,可能与消化道细胞ABO抗原表达相关。未来或可基于血型制定个性化健康管理方案,同时探索血型抗原在肿瘤免疫治疗中的应用潜力。
总结
A型血在献血与输血中的重要性源于其独特的抗原抗体特性,而交叉配血试验的科学性保障了临床安全。亚型复杂性、Rh阴性稀缺性及公众认知局限仍是当前挑战。未来需结合分子生物学与临床医学,推动血型检测技术革新,并深化血型与健康关联的研究。建议加强血库的动态管理,普及血型知识,同时探索血型转换技术的临床转化,以全面提升血液资源的利用效率与安全性。