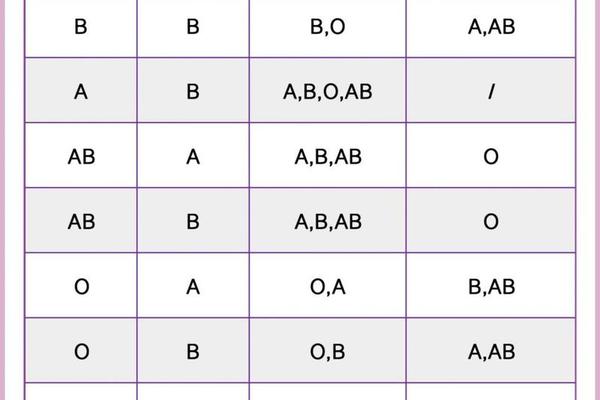
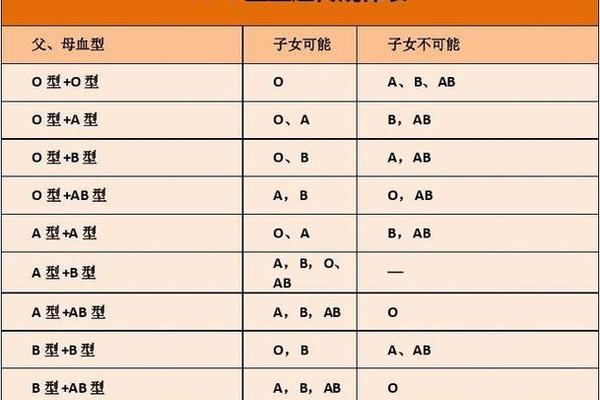
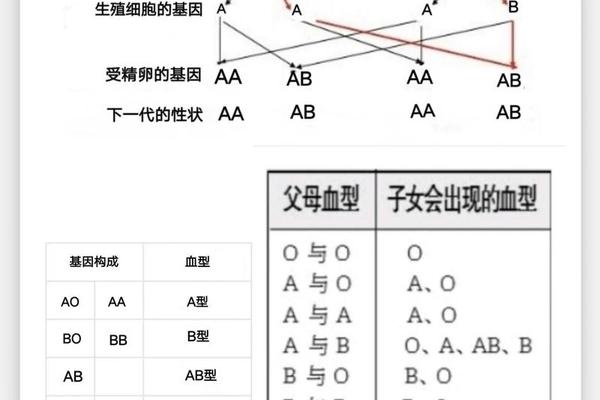
在血型遗传的复杂系统中,ABO血型与Rh血型属于两个独立的基因体系。A型或AB型父母是否可能生育Rh阴性(俗称“熊猫血”)后代,关键在于Rh血型的隐性遗传规律。根据孟德尔定律,Rh阴性由一对隐性基因(dd)决定,若父母双方均携带至少一个隐性基因(Dd或dd),则后代有概率表现为Rh阴性。例如,若A型血的父亲基因型为Dd,AB型血的母亲基因型为Dd,则孩子有25%的概率遗传到dd组合,成为Rh阴性。
值得注意的是,ABO血型与Rh血型的遗传互不干扰。即使父母均为ABO系统中的A型或AB型,只要携带Rh隐性基因,就可能打破“血型显性遗传”的常规认知。临床案例显示,部分父母均为Rh阳性的家庭,因祖辈携带隐性基因,仍可能生育Rh阴性后代。这种遗传特性解释了为何非“熊猫血”家庭偶尔会出现稀有血型子女的现象。
二、Rh阴性个体的健康影响因素
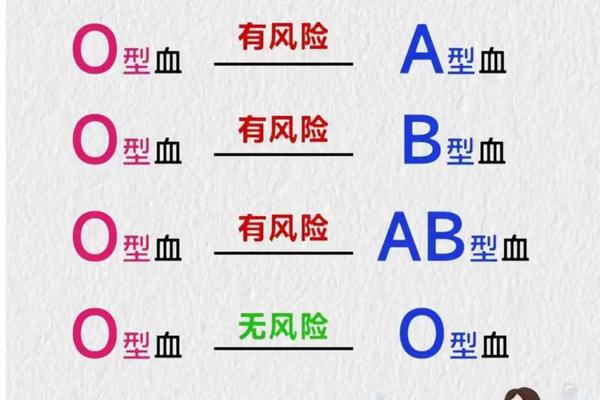
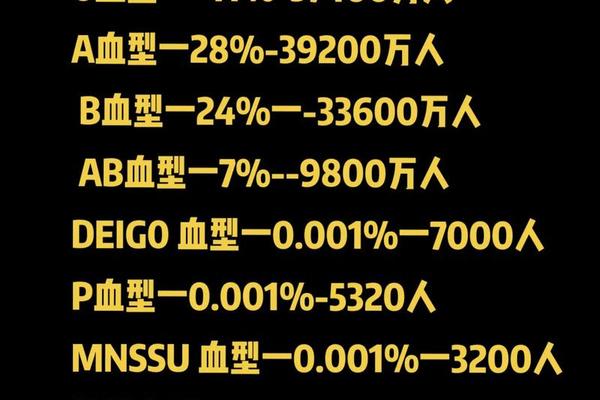
Rh阴性本身并非疾病,但其稀有性带来的医疗风险可能间接影响健康管理。输血限制是核心问题:Rh阴性患者若输入Rh阳性血液,可能引发溶血反应,严重时可导致肾衰竭或死亡。研究显示,我国汉族Rh阴性人口仅占0.2%-0.5%,血库储备常面临短缺,紧急情况下需依赖自体输血或跨区域调配。
女性妊娠风险尤为突出。若Rh阴性母亲怀有Rh阳性胎儿,第一胎通常安全,但第二胎时母体抗体可能攻击胎儿红细胞,导致新生儿溶血病,发生率为5%-10%。浙江大学附属儿童医院案例显示,及时注射抗D免疫球蛋白可将风险降至0.2%,而孕期定期抗体筛查和储存自体血液成为关键预防措施。
三、血型与寿命的关联性争议
关于“熊猫血是否影响寿命”,现有研究尚未发现直接关联。北京大学第一医院输血科指出,Rh阴性人群的健康状况与常人无异,其预期寿命主要取决于疾病管理能力而非血型本身。2021年武汉血液中心数据显示,154名长期献血的Rh阴性志愿者中,80%以上保持良好健康状态,部分献血者累计献血量超过8000毫升,证明科学管理下稀有血型个体可维持正常生活。
间接风险不容忽视。统计表明,Rh阴性患者因外伤或手术急需输血时,等待时间较普通血型延长3-5倍。类孟买型等极稀有血型(发生率不足百万分之一)的输血难度更高,可能增加医疗延误风险。建立全国性稀有血型数据库和应急响应机制成为延长该类人群生命周期的关键。
四、健康管理与社会支持体系
对于Rh阴性群体,主动健康管理至关重要。建议所有育龄女性在孕前完成血型鉴定与抗体筛查,若配偶为Rh阳性,需在孕28周及产后72小时内注射抗D免疫球蛋白以阻断致敏。男性则建议定期参与无偿献血并登记至“中国稀有血型联盟”等组织,形成互助网络。
医疗技术进步也为该群体带来新希望。2020年浙江大学团队通过红细胞表面三维凝胶网络改造,成功实现Rh阴性血液的人工合成,这项突破使“通用熊猫血”的规模化应用成为可能。未来,基因编辑技术或能从根本上解决血型匹配难题,例如通过CRISPR技术修饰造血干细胞中的RHD基因。
综合来看,A型与AB型血家庭完全可能生育Rh阴性后代,这一现象由隐性基因的随机组合决定,与ABO血型无必然联系。而“熊猫血”人群的寿命主要受医疗资源可及性影响,而非血型本身。当前亟需完善三方面工作:一是加强公众科普,消除对稀有血型的认知误区;二是推进血液替代品研发,减少对天然血源的依赖;三是优化跨区域血液调配机制,例如利用区块链技术实现实时库存共享。

未来研究可深入探索基因型与表型的关联,例如分析不同Rh阴性亚型(如弱D型)的临床风险差异,或建立血型—疾病关联模型,为个性化医疗提供依据。对于普通家庭,建议通过基因检测预判后代血型概率,从而实现更精准的健康规划。