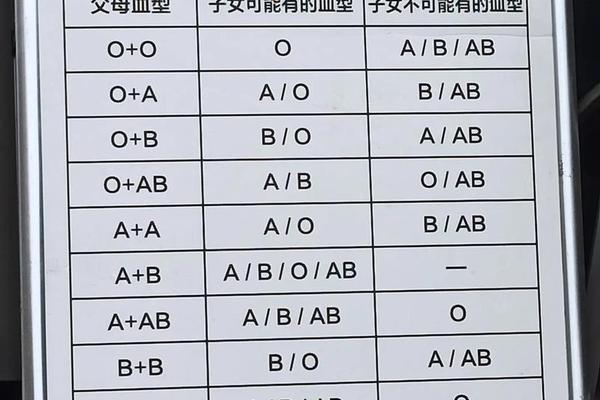
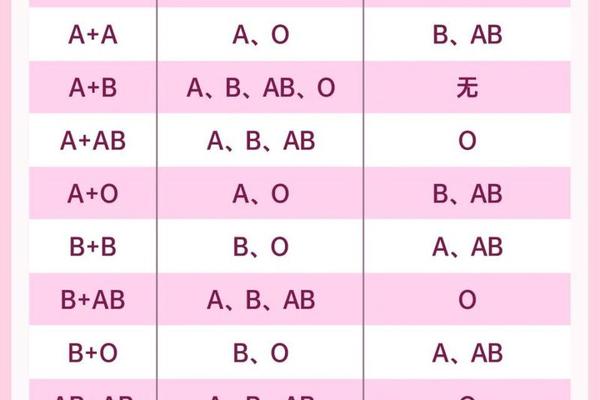
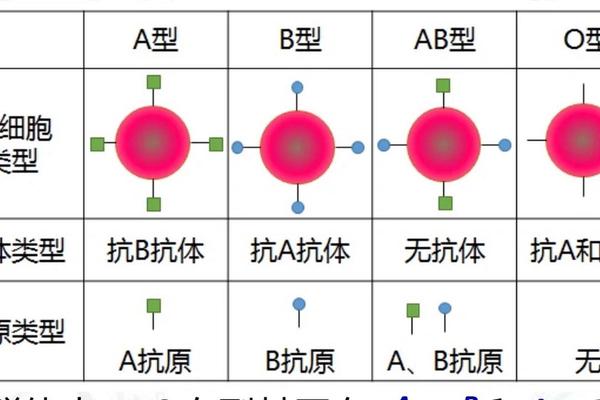
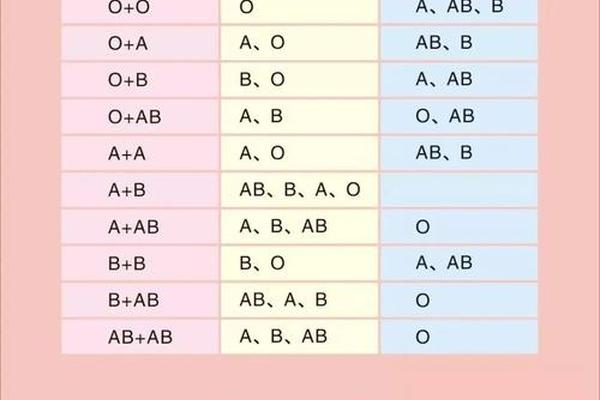
在ABO血型系统中,父母的血型组合决定了子代可能的血型范围。当父亲为B型血(基因型可能为BB或BO),母亲为A型血(基因型可能为AA或AO)时,孩子的血型可能涵盖A、B、AB、O四种类型。这是因为B型和A型血父母各自携带的显性与隐性基因组合存在多样性:B型血可能传递B或O基因,A型血可能传递A或O基因,通过随机组合形成子代的基因型。
例如,若父亲为BO基因型(B型血),母亲为AO基因型(A型血),则子代可能继承的基因组合包括AO(A型血)、BO(B型血)、AB(AB型血)或OO(O型血)。这种遗传多样性源于ABO系统的显性共显性特征——A和B抗原基因均显性表达,而O基因为隐性。值得注意的是,即使父母均为显性血型(如A或B型),仍可能通过隐性O基因的传递,使子代出现O型血。这种现象在常规遗传规律中占比约25%。
二、特殊血型与基因变异
尽管ABO血型遗传遵循显隐性规律,但现实中存在罕见的例外情况。例如孟买血型(Bombay phenotype)的个体因缺乏H抗原前体,即使携带A或B基因,红细胞表面也无法形成对应抗原,导致常规检测显示为O型血。若父母一方为孟买血型,子代可能出现看似违背遗传规律的血型组合。例如,父亲为孟买型O(实际基因型为hh AB),母亲为普通A型血时,孩子可能遗传AB型血。
另一种特殊情况是顺式AB型(Cis-AB),即A和B基因位于同一条染色体上。这类个体的AB型血可能将单一染色体同时传递给子代,导致父母为A型与B型时,子代出现AB型或O型血的比例异常。此类基因变异的概率极低(约五十万分之一),但医学文献中已有明确记录。
三、临床医学中的实际意义
在产科领域,父母血型不合可能引发新生儿溶血病。例如,若母亲为O型血,父亲为B型血,胎儿遗传B型血时,母体产生的抗B抗体会通过胎盘攻击胎儿红细胞。但需注意的是,A型与B型血父母组合的溶血风险低于O型与B型组合,因母体天然抗B抗体效价较低。
在输血医学中,AB型血作为“万能受血者”的认知已被修正。虽然AB型个体血浆中无抗A/B抗体,但异型输血仍可能因供血者血浆中的抗体引发不良反应。即使子代为AB型血,临床仍优先选择同型输血。
四、社会认知误区与科学解释
传统观念中常将“父母血型与子代不符”归因于非生物学亲缘关系,但现代遗传学证实,约0.1%的案例源于特殊血型或基因变异。例如2019年报道的湖北家庭案例:A型父亲与O型母亲生育AB型子女,经基因检测确认为孟买血型遗传,而非问题。
民间流传的“血型性格论”缺乏科学依据。研究表明,血型与性格的相关性多源于文化心理暗示,而非生物学机制。例如日本学者对10万人的追踪研究发现,A/B/AB/O型血人群的性格特质无统计学差异。
五、未来研究与技术展望
随着基因测序技术的普及,精准血型鉴定(如通过PCR检测H抗原基因)将成为临床常规手段。这不仅能避免特殊血型误判,还可为罕见血型库建设提供数据支持。针对顺式AB型等变异的分子机制研究,可能为血液疾病治疗提供新靶点。
在法医学领域,血型鉴定已逐步被STR-DNA分析取代,但其在历史案例复盘或大规模筛查中仍具价值。例如通过血型排除75%的无关个体,可显著提高DNA比对效率。
总结
B型与A型血父母的子代血型具有高度遗传多样性,常规情况下涵盖ABO系统的全部类型。特殊血型与基因变异的存在,要求医学检验需结合分子生物学手段以规避误诊。公众需以科学视角理解血型遗传的复杂性,避免因认知局限引发社会争议。未来研究应聚焦于血型基因的功能解析及其与疾病的关联,推动精准医疗的发展。