血型作为人类遗传的重要特征,不仅影响着医疗救治的精准性,更与生育健康密切相关。对于A型血母亲而言,孩子的血型可能因父亲血型的不同而产生多种组合,而某些特殊血型组合的夫妇,例如母婴ABO血型不合或Rh血型不合,可能面临新生儿溶血症等风险。本文将从遗传机制、临床风险及医学干预三个维度,系统解析血型在生育中的复杂影响。
一、ABO血型遗传规律与可能性
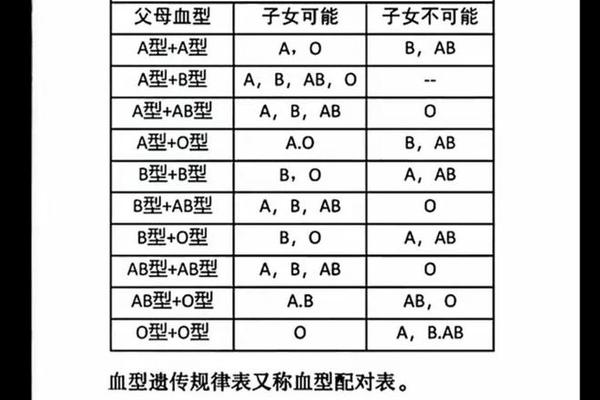
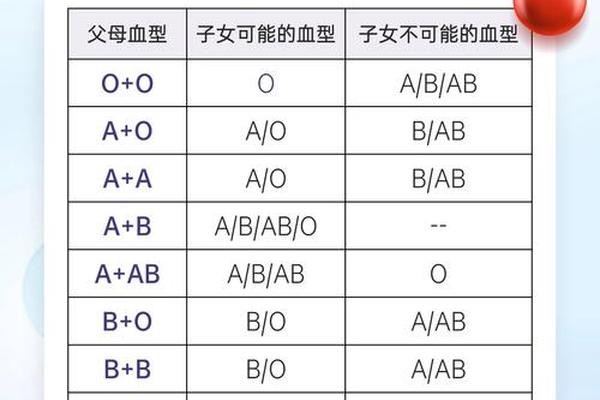
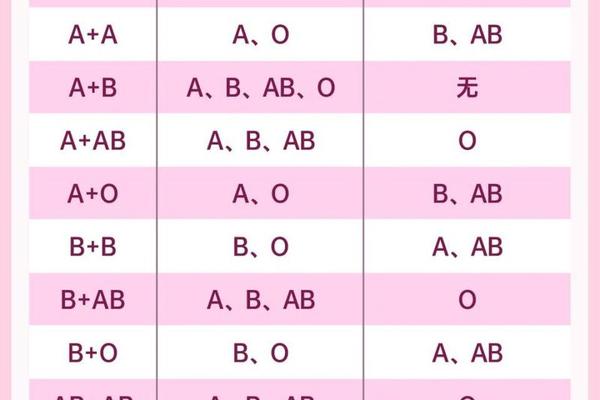
ABO血型系统由A、B、O三个等位基因控制,其中A和B为显性基因,O为隐性基因。A型血母亲可能的基因型为AA或AO,其生育子代的血型取决于父亲的基因型。例如:
值得注意的是,A型血母亲与AB型父亲的组合可能产生AB型或A型后代,而不会出现O型。这种遗传多样性源于父母双方各贡献一个等位基因的随机性,例如当母亲为AO型、父亲为BO型时,子代可能出现A、B、AB或O型的复杂分布。
二、Rh血型不合的生育风险
Rh血型系统以D抗原的存在与否划分阳性(Rh+)或阴性(Rh-)。若母亲为Rh-(基因型dd),父亲为Rh+(DD或Dd),胎儿可能遗传D抗原成为Rh+,引发母体免疫系统攻击胎儿红细胞。
三、ABO血型不合的临床影响
当母亲为O型,父亲为A/B/AB型时,胎儿可能因血型不合引发ABO溶血症。其机制在于母体产生的抗A或抗B抗体通过胎盘攻击胎儿红细胞。
四、其他血型系统与罕见情况
除ABO和Rh系统外,人类已发现43种红细胞血型系统,如MN、Kell等。例如:
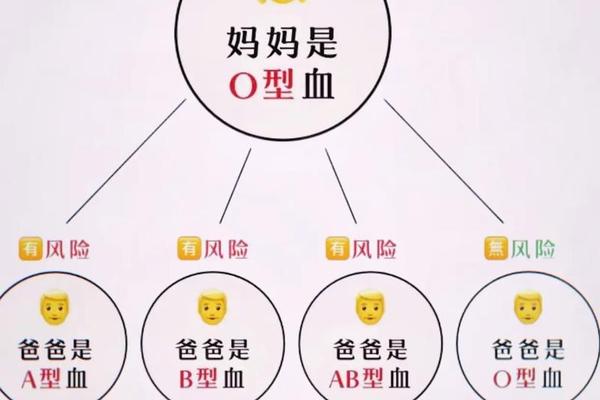
五、医学干预与生育管理
现代医学通过多维度手段降低血型不合风险:
1. 产前筛查:孕前检测夫妻ABO及Rh血型,Rh-女性需监测抗D抗体效价。若抗体水平异常升高,可通过血浆置换降低浓度。
2. 宫内干预:严重溶血病例可采用胎儿输血,直接补充健康红细胞。近年来,基因检测技术如母体外周血胎儿DNA分型(NIPT)可无创评估胎儿血型。
3. 新生儿救治:换血疗法能快速清除胆红素和抗体,结合白蛋白输注促进毒素代谢,显著降低核黄疸风险。
血型遗传既遵循孟德尔定律,又因罕见变异和多重血型系统交织而呈现复杂性。A型血母亲的后代血型取决于父亲基因型,而O型与Rh-母亲需特别关注溶血风险。随着植入前遗传诊断(PGD)等技术的发展,未来可通过胚胎筛选规避高风险组合。建议备孕夫妇完善血型检测,高风险人群依托产前诊断和免疫干预,实现优生优育。血型科学的发展,正将“生育禁忌”转化为可管理的医学课题,为家庭健康筑起坚实防线。