血液的奥秘始终是医学与生物学领域的重要课题,其中AB型血作为人类血型系统中的特殊存在,其遗传规律与输血兼容性常引发公众好奇。当AB型血与A型血相遇时,既涉及生命传承中血型组合的可能性,也关乎临床输血安全的核心机制。理解这一主题不仅有助于解开遗传密码,更能为医疗实践提供科学依据。
遗传规律与亲子关系
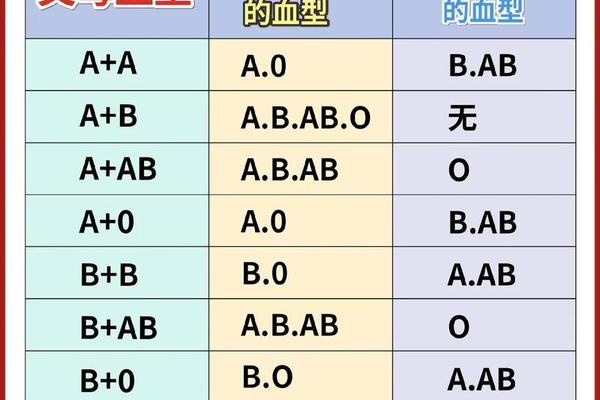
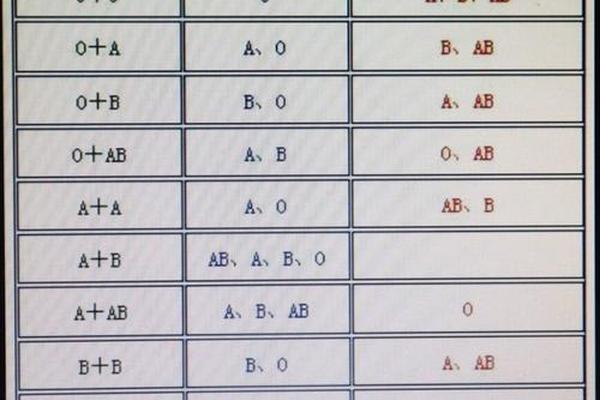
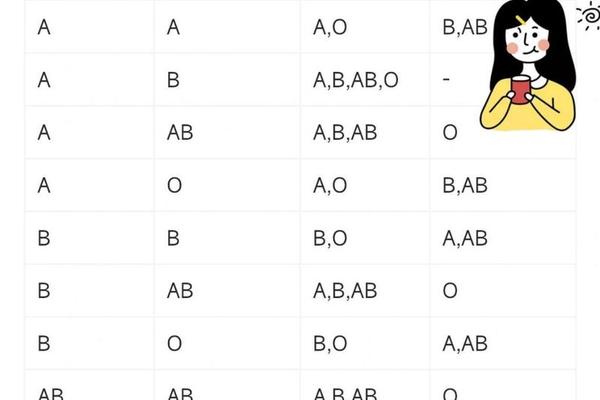
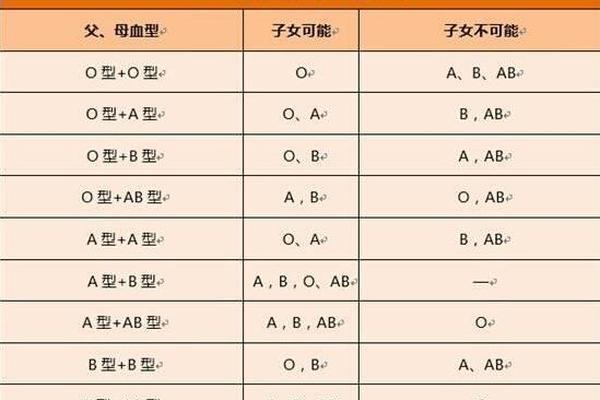
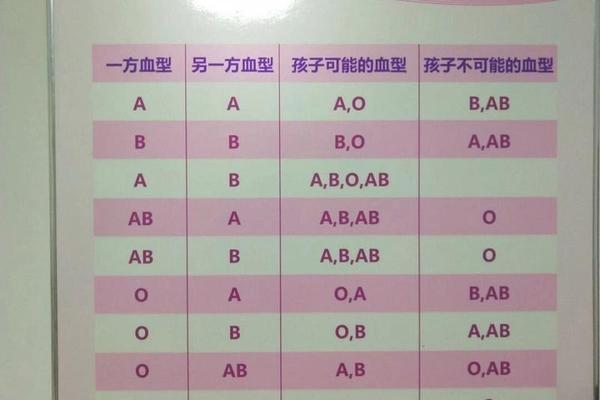
AB型血与A型血的遗传搭配遵循ABO血型系统的显性遗传法则。根据国际输血协会的研究,AB型血个体的基因型为IAIB,而A型血可能存在IAIA或IAi两种基因型。当AB型与A型(IAIA)结合时,子女将遗传父母各一个等位基因,可能形成IAIA(A型)、IAIB(AB型)两种基因组合;若A型血为IAi基因型,则子女可能获得IA、IB或i基因,表现为A型(50%)、B型(25%)或AB型(25%)。值得注意的是,这类组合中O型血的出现概率为零,因AB型个体无法传递隐性i基因。
这一规律在临床亲子鉴定中具有指导意义。例如2020年日本国立遗传学研究所的案例显示,一对AB型与A型父母诞生的O型血婴儿,经基因检测证实为罕见的孟买血型突变,而非传统遗传规律的例外。此类特殊案例提示,血型遗传虽具有高度稳定性,仍需结合DNA检测进行最终判定。
输血兼容性与临床实践
AB型血在输血领域被称为“万能受血者”,因其红细胞同时携带A、B抗原,血浆中无抗A、抗B抗体,理论上可接受所有血型的红细胞输入。但临床实践揭示,这一特性存在严格限制:当AB型患者接受A型血浆时,供体血浆中的抗B抗体可能引发受血者红细胞的凝集反应。例如2023年《柳叶刀》报道的案例中,一名AB型患者输入A型全血后出现急性溶血,证实单纯依赖红细胞兼容性判断存在风险。
现代输血医学强调成分输血原则。对于AB型患者,理想方案是输注AB型同型血液。在紧急情况下,可接受A型红细胞(需去除血浆)或O型洗涤红细胞,但必须通过交叉配血试验验证兼容性。美国梅奥诊所数据显示,采用精准配血策略后,AB型输血不良反应率从1.2%降至0.05%。
医学应用与特殊考量
在器官移植领域,AB型受体的特殊地位引发新的思考。由于AB型人群仅占全球人口的5%,供体短缺问题尤为突出。2024年哈佛医学院的创新研究提出,通过基因编辑技术改造O型供体器官的抗原表达,使其适配AB型受体,该技术已在动物实验中取得突破。这种“血型通用化”改造可能重塑未来移植医学格局。
对于AB型血浆的临床应用,其富含的抗A、抗B抗体具有特殊价值。制药企业利用AB型血浆提取的免疫球蛋白,可制备治疗新生儿溶血症的特异性药物。但这也带来争议——部分国家禁止将献血血浆用于商业盈利,强调血液制品应完全用于救死扶伤。
AB型血与A型血的交互作用,揭示了生命科学中遗传规律的精妙与医学实践的复杂性。从遗传学的确定到输血医学的发展,这一领域始终贯穿着精准化与安全性的双重追求。未来研究可聚焦于三方面:一是开发更高效的血型基因检测技术,二是完善罕见血型数据库建设,三是探索人工合成血液的可行性。正如诺贝尔生理学奖得主屠呦呦所言:“血液科学的每一次突破,都是对人类生命保障体系的重要加固。”唯有持续深化血型系统研究,才能为医疗健康事业筑牢基石。