血液是人类生命的载体,其复杂性不仅体现在生理功能中,更反映在血型系统的多样组合上。当人们谈论"A型Rh阳性"这一血型时,实际上涉及ABO血型与Rh血型两大系统的交叉验证。这一组合既是医学检验的常规项目,也是理解个体健康风险与输血安全的重要依据。
血型分类的科学基础
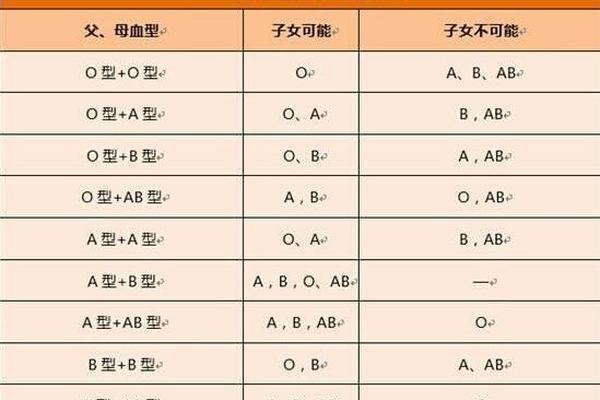
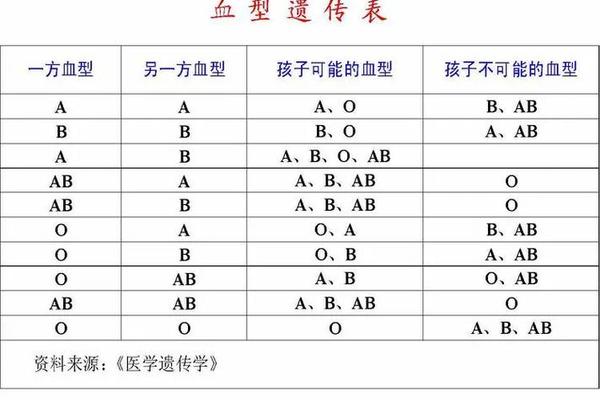
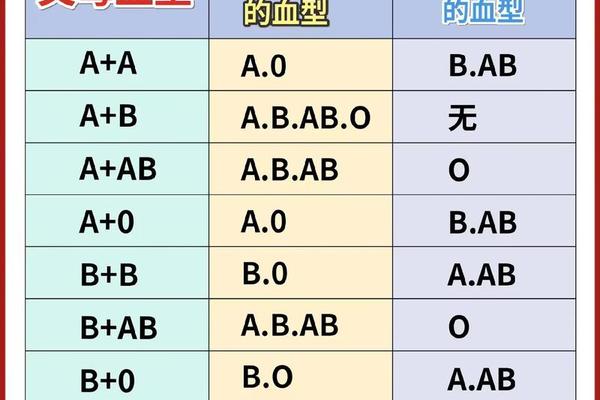
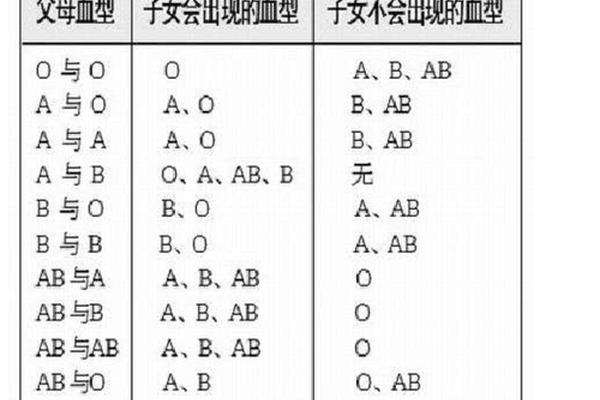
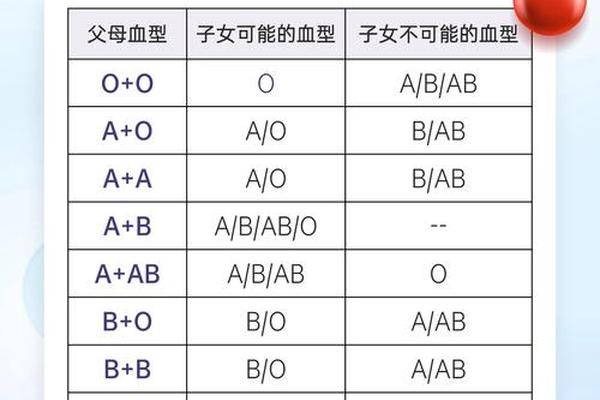
ABO血型系统与Rh血型系统是临床最重要的两大血型判定标准。ABO系统根据红细胞表面A、B抗原的存在与否分为A、B、AB、O四种类型,而Rh系统则以红细胞是否携带D抗原来区分阳性与阴性。当个体的血型被标注为"A型Rh阳性",意味着其红细胞同时满足ABO系统中的A抗原阳性与Rh系统中的D抗原阳性。
值得注意的是,这两个系统是独立遗传的。人类第9号染色体上的基因决定ABO血型,而Rh血型的基因位于第1号染色体。这种遗传独立性使得每个人在ABO系统中必属A/B/AB/O中的某一类,同时在Rh系统中必属阳性或阴性中的一种。因此"A型Rh阳性"并非新型血型,而是ABO系统与Rh系统共同作用下的精准描述。
A型Rh阳性的全球分布
从统计学角度看,A型Rh阳性属于全球范围内的常见血型。在中国汉族人群中,Rh阳性血型占比超过99.7%,其中A型约占30%。这一数据表明,每三位汉族人士中就有近一人属于A型Rh阳性。即便在Rh阴性相对较多的东南亚地区,A型Rh阳性仍占据主流地位,例如泰国该血型占比达27%。
血型分布的地域差异主要源于基因进化与环境适应。研究表明,A型血在欧亚大陆的高频出现与早期农业文明对特定疾病的免疫选择有关。而Rh阳性在全球85%的覆盖率,则印证了D抗原在人类进化中的生存优势——Rh阴性母亲怀Rh阳性胎儿时可能引发的新生儿溶血风险,使得自然选择更倾向于保留Rh阳性基因。
临床实践中的核心价值
在输血医学领域,A型Rh阳性作为常见血型具有显著优势。血库储备量充足,患者等待时间短,例如我国三级医院A型Rh阳性红细胞悬液库存周转率可达每日3.5单位。但输血安全仍需严格遵循"同型输注"原则,即便同为A型Rh阳性,仍需进行交叉配血试验以避免其他血型系统(如Kell、Duffy系统)引发的排斥反应。
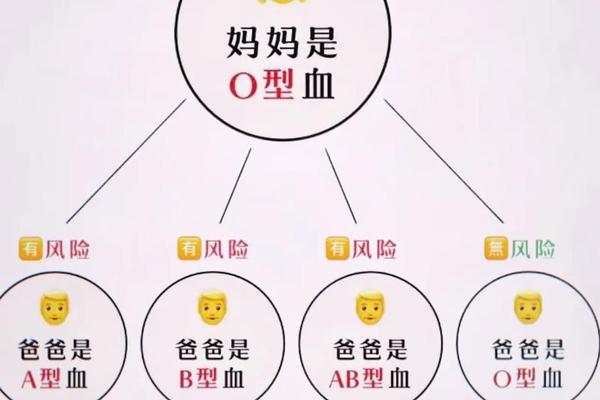
对于妊娠管理,A型Rh阳性女性若配偶为Rh阴性,可能面临胎儿溶血风险。但实际情况中,由于Rh阴性仅占全球人口的0.3%-1%,此类案例极其罕见。更需警惕的是Rh阴性孕妇怀Rh阳性胎儿的情况,此时需通过产前抗D免疫球蛋白注射阻断抗体产生。值得注意的是,ABO血型不合导致的溶血反应通常较轻微,而Rh血型不合可能引发致死性溶血,这种差异源于两种抗体穿透胎盘能力的生物学特性。
公众认知的常见误区
社会上普遍存在的误解是将Rh阳性视为独立血型。实际上,Rh仅是血型系统的维度之一,必须与ABO系统结合使用才能准确定义血型。例如"A型Rh阳性"本质上属于A型血的细分类型,正如网页15明确指出:"a型Rh+属于a型血,Rh阳性血的意思"。这种认知混淆可能导致献血者错误标注血型,或患者误解检测报告。

另一误区是夸大Rh阳性血型的特殊性。虽然某些文献提到东南亚地区Rh阳性占比低于全球平均水平,但具体到A型Rh阳性,其绝对数量仍远超稀有血型标准(人口占比<0.1%)。真正需要社会关注的是Rh阴性群体,他们面临的血源短缺问题在急救时可能危及生命,这也促使各国建立"熊猫血"互助网络。
未来研究与健康管理
现有研究表明,A型血人群对胃癌、心血管疾病的易感性可能与ABO基因调控的炎症因子水平相关。而Rh阳性携带者由于D抗原的膜稳定作用,显示出更强的抗疟原虫感染能力。这些发现提示,血型研究需突破传统的输血医学框架,向疾病预防与个性化医疗延伸。
对于普通人群,建议在常规体检中同时检测ABO与Rh血型。婚育期夫妇更应重视血型兼容性评估,特别是存在Rh阴性个体的家庭。医疗机构需加强公众教育,例如通过可视化图表(如图1)阐释ABO与Rh系统的空间关系,帮助民众建立科学的血型认知体系,这对提升输血安全、优生优育具有重要意义。