在现代医学体系中,血型检测是基础且关键的医疗检查项目。当体检报告显示血型为A型时,许多人对其背后的生物学机制、检测方法及临床应用产生好奇。本文将从血型的生物学基础、检测技术、临床意义、结果可靠性及未来研究方向等多维度展开分析,结合医学理论与实际案例,为读者提供全面解读。
一、血型的生物学基础
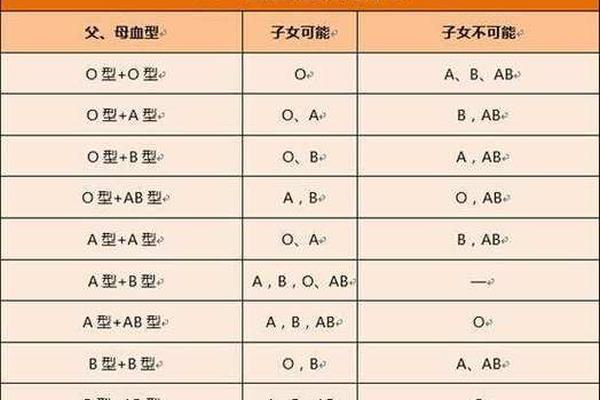
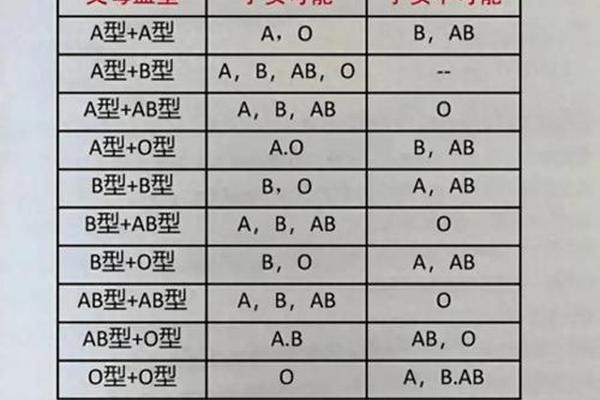
血型系统是人体红细胞表面抗原的遗传性分类方式,以ABO系统最为核心。根据抗原分布,A型血的红细胞表面携带A抗原,血清中含抗B抗体。这一特性由基因决定:A型血个体的基因型为AA或AO,父母若一方为A型、另一方为O型,则子女可能为A或O型。
ABO系统的发现源于1900年卡尔·兰德施泰纳的研究,其分类依据抗原与抗体的特异性反应。A型血的抗B抗体可通过凝集反应识别并攻击携带B抗原的异型红细胞,这一机制在输血安全中至关重要。Rh血型系统(如Rh阳性或阴性)同样影响临床决策,尤其在妊娠管理中需关注母婴血型不合导致的溶血风险。

二、血型检测的核心技术
临床常用的血型检测方法包括玻片法、试管离心法和微柱凝胶法。以体检中常见的抽血检测为例,实验室通常采用试管离心法:将血液样本分别与抗A、抗B试剂混合,通过离心观察凝集现象。若仅抗A试剂管出现凝集,则可判定为A型血。
近年来,微柱凝胶法因高灵敏度和自动化优势逐渐普及。该方法利用凝胶介质中的抗体与红细胞抗原结合,通过离心后红细胞在凝胶中的分布状态判断血型。其准确性可达99%以上,尤其适用于大规模筛查和复杂血型鉴定。对于家庭自测,市售血型试纸通过抗原-抗体显色反应提供快速结果,但操作误差可能导致误判,需谨慎使用。
三、血型A的临床意义
血型检测不仅是身份标识,更与疾病风险、治疗方案紧密相关。A型血人群的胃酸分泌水平较高,研究显示其患胃癌和心血管疾病的风险略高于其他血型。在输血医学中,A型血个体可接受A型或O型供血,但不可输入B型或AB型血液,否则会引发严重的溶血反应。
妊娠期血型筛查尤为重要。若孕妇为A型血,配偶为B型或AB型,胎儿可能因母婴ABO血型不合引发溶血性疾病。尽管ABO溶血症症状通常较轻,但需通过抗体效价监测(如IgG抗B效价)评估风险,必要时采取干预措施。
四、检测结果的可靠性分析

血型检测的准确性依赖标准化操作与设备。医院检验科通过多重质控流程(如正反定型对照)确保结果可靠。自测试剂因采血量不足、缓冲液滴加不当等问题可能导致误差。例如,有案例显示自测时因血量过少或操作超时,误将A型血判为O型。
特殊情况下(如白血病或近期输血),红细胞的抗原表达可能减弱,需结合血清学与分子检测确认血型。罕见血型亚型(如A2亚型)的存在也要求实验室具备更高分辨能力。
五、未来研究方向与建议
随着基因检测技术的发展,血型鉴定正从表型向基因型深化。全基因组测序可精准识别ABO基因的SNP位点,为疑难血型提供分子诊断依据。微流控芯片等新技术有望实现血型检测的便携化与实时化,提升急救输血效率。
对公众而言,定期参与无偿献血不仅能获取准确血型信息,还可为血库资源贡献力量。医疗机构则需加强血型知识的科普,尤其针对孕妇和手术患者,强调血型检测在母婴安全与输血治疗中的核心价值。
血型A的判定背后是严谨的生物学机制与检测技术支撑。从抗原-抗体反应的原理到临床输血的安全性,血型检测贯穿个体健康管理的多个环节。未来,技术创新与公众教育将进一步提升血型数据的应用价值。建议个体通过正规医疗渠道完成血型检测,并在生育规划或手术前主动完善相关检查,以科学态度应对潜在风险。