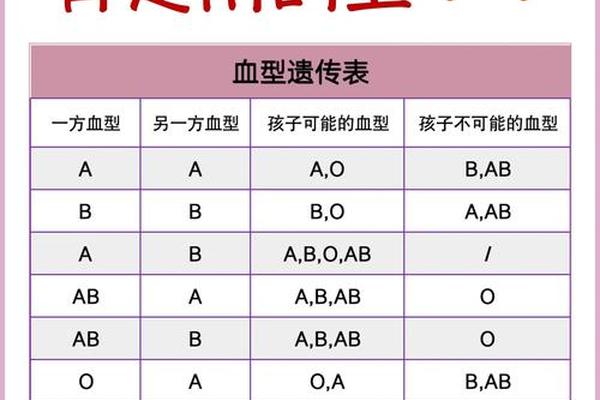
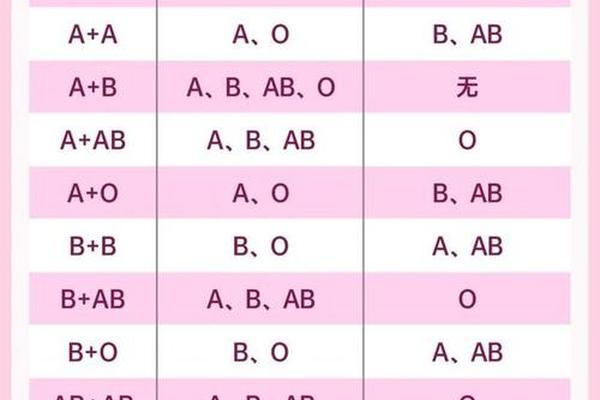
血液作为生命之源,承载着人类遗传密码的独特表达。在ABO血型系统中,A型血常被视为"中庸之选",但其全球分布与健康风险却暗藏玄机。更为重要的是,当不同血型个体结合时,某些组合可能带来意想不到的医学挑战。
A型血的全球分布图谱
全球血型分布呈现明显的地域特征。根据多国血型数据库统计,A型血在欧洲部分国家占比高达40%,如丹麦、挪威等北欧国家。这种分布与人类迁徙和自然选择密切相关——A型抗原对某些传染病具有天然抵抗力,使其在特定环境中占据优势。
但在亚洲地区,A型血比例显著下降。中国A型血人口约占30%,远低于O型血的41%。这种差异源于不同族群基因库的演化路径。值得注意的是,A型血并非稀有血型,真正罕见的是孟买血型(发生率约十万分之一)和Rh-null黄金血型(全球不足50例)。
ABO血型系统的婚育风险
医学界对ABO血型不合的关注始于新生儿溶血病研究。当O型血女性与非O型配偶结合时,母体可能产生针对胎儿红细胞的IgG抗体。这种抗体可穿透胎盘屏障,导致胎儿红细胞溶解。临床数据显示,此类夫妇生育第二胎时溶血风险较首胎增加3倍。
具体而言,O型血女性与A型男性的组合风险系数最高。胎儿若遗传父亲的A型抗原,其红细胞将受到母体抗A抗体的攻击。日本厚生省统计显示,这类组合的新生儿溶血发生率约为2.3%,显著高于其他组合。而AB型男性与O型女性的结合更易引发严重溶血反应,因胎儿可能携带A、B两种抗原。
Rh血型的隐性危机
相较于ABO系统,Rh血型不合的后果更为严重。当Rh阴性女性孕育Rh阳性胎儿时,首胎分娩时的胎盘剥离可能引发母体致敏。二次妊娠时,母体抗体效价急剧升高,可能导致胎儿水肿甚至死胎。我国汉族Rh阴性率不足1%,但少数民族中可达5-10%,这使跨民族婚姻面临特殊风险。
值得注意的是,Rh致敏具有累积效应。美国妇产科学会建议,Rh阴性孕妇需在妊娠28周和分娩后72小时内注射抗D免疫球蛋白。这种预防措施使新生儿溶血病发生率从15%降至0.1%,充分说明医学干预的重要性。
跨血型婚配的科学管理
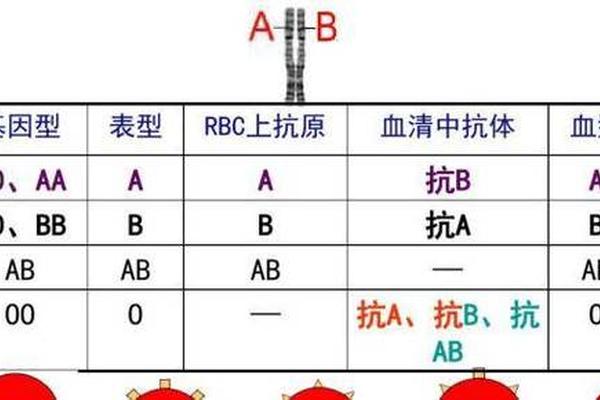
现代医学为血型不合夫妇提供了系统的解决方案。孕前抗体筛查可提前评估风险等级,绒毛膜取样技术能在妊娠10周时确定胎儿血型。对于高风险夫妇,辅助生殖技术中的胚胎植入前遗传学诊断(PGD)可筛选兼容血型胚胎。
临床实践表明,规范的产前管理能使ABO溶血重症病例减少80%。这包括定期监测抗体效价、超声评估胎儿贫血程度,必要时进行宫内输血。这些技术突破改写了"血型决定生育"的传统认知,将风险转化为可控的医学问题。
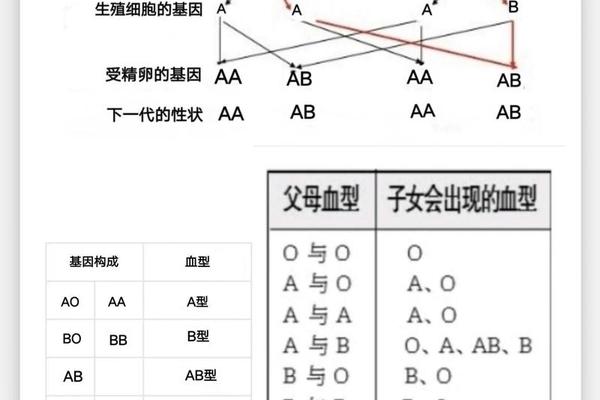
血型差异既是生命多样性的体现,也暗含独特的医学挑战。通过科学认知和规范管理,血型不合不再成为婚育的绝对障碍。未来研究应聚焦于基因编辑技术在血型修饰中的应用,以及区域性血型数据库的建立。正如《输血医学年鉴》所述:"在精准医学时代,血型不应成为爱情的界限,而是需要共同守护的生命密码。