在中国,关于血型分布的讨论常伴随着对医疗资源供需矛盾的关注。尽管A型血并非全国人口占比最少的血型(全国占比28%,仅次于O型血41%),但血库中A型血短缺的新闻却屡见不鲜。这种表面上的“稀缺”现象,实际上是遗传规律、地域分布差异、医疗需求动态变化等多重因素交织的结果,甚至与公众认知偏差密切相关。

一、遗传规律与地域分布的双重影响
A型血的全球分布具有显著的地域特征。在东亚地区,A型血人口比例普遍高于世界平均水平,例如日本A型血占比达38%,而中国整体比例为28.72%。这种差异源于人类迁徙与基因选择的长期作用:分子人类学研究表明,A型抗原可能起源于早期农耕文明地区,随着水稻种植技术的传播,携带A型基因的族群逐渐向长江流域扩散。中国各省份的数据印证了这一规律——长江中下游的湖北、湖南等地A型血比例超过32%,而华南地区则降至25%左右。
地域分布差异还体现在少数民族聚居区。西藏的A型血比例仅为20.15%,显著低于全国均值,这可能与高原环境下自然选择压力导致的基因频率变化有关。相比之下,华北平原由于历史上多次民族融合,形成了A型(30%)、B型(29%)、O型(33%)相对均衡的分布格局。遗传学家指出,ABO血型系统的形成需要数万年时间,当代中国的血型分布实则是古代族群迁徙与自然选择的活化石。
二、献血缺口与医疗需求的动态失衡
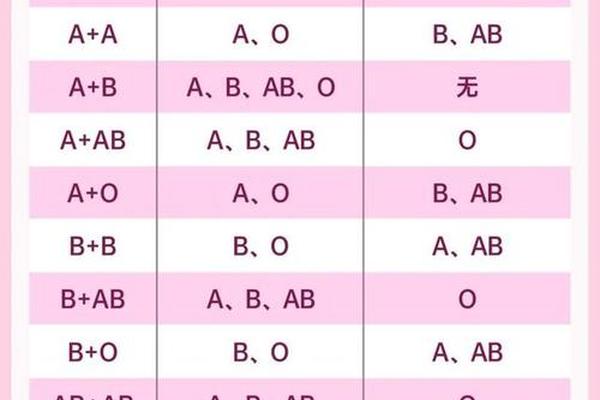
尽管A型血人口数量庞大,但临床用血需求却持续高于供给。数据显示,A型血可同时满足A型和AB型患者的输血需求,而我国AB型人口虽仅占7%,但其医疗用血完全依赖A型与AB型供血。这种“一对多”的输血关系导致A型血消耗量增加30%以上。以消化道疾病为例,A型血人群患胃溃疡、肝硬化的风险比其他血型高18%,这类疾病往往需要多次输血治疗,进一步加剧供需矛盾。
献血行为的区域差异也加剧了短缺现象。经济发达地区的人均献血率可达4‰,而中西部欠发达地区仅为1.5‰。更值得关注的是,A型血人群中存在特殊的献血心理障碍——部分人因相信“A型血性格敏感易冲动”的说法,担心献血影响健康。这种认知误区导致A型血的献血参与度比其他血型低5-8个百分点。
三、血型亚型带来的隐性稀缺
医学界已发现超过20种A型亚型,如A1、A2、A3等。常规血型检测可能将A2型误判为O型,这类误判率在中国汉族人群中达0.8%,意味着全国约有300万A2型个体未被准确识别。更复杂的Ax型、Am型等罕见亚型,因抗原表达微弱,甚至需要分子检测才能确认。这些“隐形A型血”人群在紧急输血时面临双重困境:既难以获得匹配血液,其捐献的血液也可能因检测技术限制被错误归类。
血型系统的复杂性还体现在特殊医疗场景中。Rh阴性A型血(即A型熊猫血)在中国仅占0.34%,这类患者的手术用血保障需要建立跨区域联动机制。2022年山东某医院为救治A型Rh阴性患者,不得不启动五省血站协作网络,耗时72小时才完成配血。这种极端案例虽属个别,却暴露出亚型血液储备体系的脆弱性。
四、认知偏差与统计数据的反差

公众对A型血“稀缺”的认知,很大程度上源于媒体报道的选择性关注。当某地血库发布A型血紧缺通告时,往往引发连锁传播效应,而正常供血时期则少有关注。实际上,中国血液预警系统数据显示,A型血短缺持续时间平均为11天/年,与O型血的14天/年相比并不突出。这种认知偏差还与血型性格学说相关——某些自媒体刻意渲染“A型血人群少而特殊”,强化了公众的错误印象。
统计方法的局限性也影响判断精度。传统的区域性抽样调查可能高估或低估特定血型比例,如2022年基于370个地市的全样本研究显示,A型血实际人口比此前抽样统计多出2.3%。这种误差在少数民族地区尤为明显,某些边境县市因样本量不足,其血型数据仍依赖十年前的人口普查资料。
从基因分布规律到医疗资源配置,A型血的“稀缺”本质上是特定场景下的相对短缺。解决这一矛盾需要多管齐下:建立精准的血型分子数据库,开发快速亚型检测技术;完善献血激励机制,特别是在A型血高发地区加强科普宣传;构建动态血液储备模型,结合人工智能预测区域用血需求。未来的研究还应关注血型基因与疾病易感性的关联机制,这不仅能优化临床用血管理,更能为精准医疗提供新的突破口。