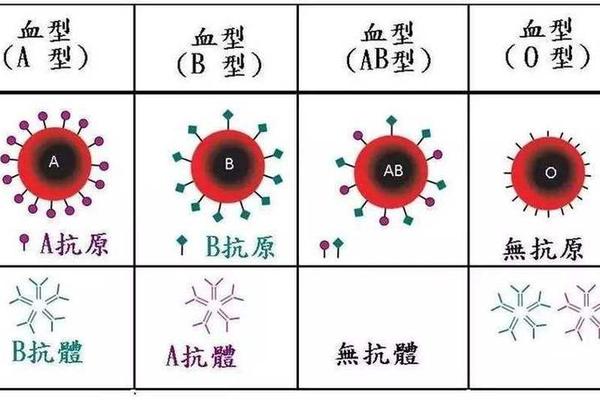
血型作为遗传标记,不仅是输血治疗的基础,更与个体健康特征紧密相连。A型血作为人类最古老的血型之一,其人群在心血管、消化道及代谢系统疾病中表现出独特的易感性。研究表明,A型血人群的凝血因子水平、胆固醇代谢效率与免疫应答模式均与其他血型存在差异,这些生物学特性直接影响了疾病筛查的优先级。理解这种关联性,不仅有助于制定个性化健康管理方案,更能为早期诊断提供科学依据。
从分子机制来看,A型血红细胞表面的A抗原会与特定病原体发生吸附作用,增加消化道感染风险;A型血人群的纤维蛋白原水平显著高于O型血,导致血液粘稠度增加。这些特性决定了A型血人群在健康检查时需要特别关注血栓形成指标、幽门螺杆菌感染状态等关键参数。临床数据显示,A型血人群的脑梗塞发生率比其他血型高18%,胃癌发病风险较B型血高25%,这凸显了针对性检查的必要性。
二、心血管系统的重点筛查
A型血人群的血液粘稠特性使其成为心血管疾病的高危群体。上海交通大学长达20年的追踪研究显示,A型血人群的动脉粥样硬化发生率较O型血高15%,这与胆固醇代谢效率低下直接相关。建议每年进行血脂四项(总胆固醇、甘油三酯、高/低密度脂蛋白)检测,同时结合颈动脉超声评估斑块形成情况。值得注意的是,A型血患者的凝血酶原时间(PT)和活化部分凝血活酶时间(APTT)常处于临界值,需通过血栓弹力图检测评估实际凝血状态。
饮食干预与动态监测同样重要。美国《新英格兰医学杂志》指出,A型血人群每日摄入深海鱼油0.5-1g可降低20%的血栓风险。临床实践中,建议将D-二聚体检测纳入常规筛查,该指标能敏感反映微小血栓形成。对已出现胸闷症状的患者,可加做冠状动脉钙化积分(CAC)检查,其预测心肌缺血的准确率高达85%。
三、消化道疾病的精准预防
A型血人群的胃酸分泌量仅为O型血的60%,这种生理特性导致其对动物蛋白的消化能力较弱,且更易感染幽门螺杆菌。流行病学调查显示,A型血人群的胃癌发生率是非A型血的1.3倍,这与胃粘膜长期处于低酸环境密切相关。建议每3年进行胃镜检查,同时检测血清胃蛋白酶原Ⅰ/Ⅱ比值,该指标对萎缩性胃炎的诊断特异性达90%以上。
针对食道癌风险,可结合食管脱落细胞学检查与血清鳞状细胞癌抗原(SCC)检测。研究发现,A型血人群食管鳞状上皮对亚硝胺类物质的敏感性更高,定期补充维生素C(每日500mg)能显著降低病变风险。对于长期反酸患者,24小时食管pH监测联合阻抗检测可精准评估胃酸反流程度,指导药物调整。
四、肿瘤标志物的动态追踪
A型血人群的肿瘤发生具有器官特异性。上海交通大学团队发现,A型血女性乳腺癌风险较O型血高12%,这可能与雌激素受体表达模式相关。除常规乳腺钼靶检查外,血清CA15-3联合循环肿瘤DNA(ctDNA)检测可将早期检出率提升至78%。针对结直肠癌,粪便DNA甲基化检测(如Cologuard)对A型血人群的敏感性达92%,优于传统便潜血试验。
在肝癌监测方面,甲胎蛋白异质体(AFP-L3%)检测能区分良恶性病变。数据显示,A型血人群的肝癌发生率虽低于AB型,但肝内胆管癌风险显著增加。建议每半年进行肝脏超声弹性成像检查,结合异常凝血酶原(PIVKA-Ⅱ)检测,该标志物对早期肝癌的预警价值是传统AFP的3倍。
五、免疫与代谢功能的评估体系
A型血人群的免疫应答存在双重特性:对流感病毒的抵抗力较强,但对肠道病原体的清除能力较弱。定期检测免疫球蛋白IgA/IgG亚型可评估黏膜免疫状态,其中分泌型IgA低于2g/L提示肠道屏障功能受损。代谢方面,A型血人群的胰岛素抵抗发生率较O型血高17%,需通过口服葡萄糖耐量试验(OGTT)联合胰岛素释放试验动态评估β细胞功能。
针对甲状腺疾病风险,建议将促甲状腺激素(TSH)检测灵敏度提高至0.1mIU/L。研究发现,A型血人群的桥本甲状腺炎发病率是非A型血的1.5倍,这与HLA-DQ基因表型相关。血清25-羟维生素D水平检测应纳入常规项目,A型血人群的维生素D缺乏率高达42%,补充剂量需个体化调整。
从基因型到健康管理的闭环
A型血人群的健康管理需要建立多维度监测体系,将传统体检项目与分子诊断技术相结合。现有研究表明,基于血型的个性化筛查可使消化道肿瘤早期诊断率提高30%,心血管事件发生率降低25%。未来研究应聚焦于血型抗原与表观遗传的交互作用,开发针对A型血的特异性生物标志物。建议医疗机构建立血型分层数据库,通过人工智能算法动态优化检查方案,最终实现从疾病治疗向健康维持的范式转变。