在社交媒体的推波助澜下,"A型血命最短"的说法悄然流行,而"血型A-"的医学含义却鲜少被大众正确认知。当人们用血型预测寿命时,往往忽略了ABO血型系统与Rh血型系统的科学划分,更未意识到所谓"血型决定论"背后复杂的医学逻辑。这种信息鸿沟不仅催生了健康焦虑,更模糊了遗传学与流行病学研究的真实价值。
一、血型A-的本质解读
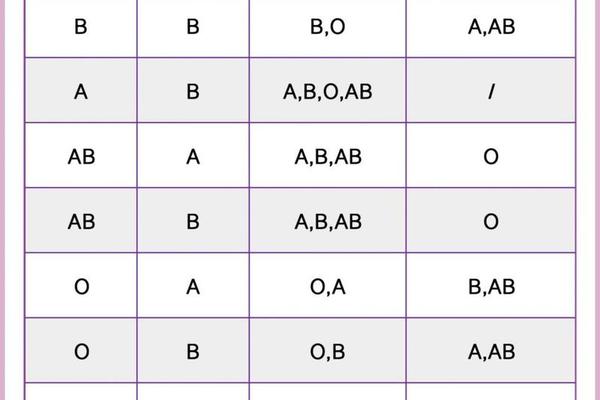
血型系统是人体最精密的生物标识之一,ABO血型系统根据红细胞表面抗原类型划分,其中A型血意味着红细胞携带A抗原,血浆中含有抗B抗体。而"A-"中的负号属于Rh血型系统分类,代表红细胞缺乏RhD抗原。这两种独立系统的组合,构成了完整的血型描述:A型Rh阴性血在全球人口中仅占约6.3%,在中国汉族人群中更不足0.5%。
从遗传学角度看,ABO血型由9号染色体上的等位基因决定,而Rh血型则受1号染色体上的基因调控。A型血的形成需要至少一个A等位基因,Rh阴性则需父母双方均传递隐性基因。这种双重遗传特性使得A-型血具有特殊的医学意义:既是器官移植配型的稀缺资源,又是新生儿溶血病的高危因素。在临床输血中,A-型患者只能接受A-或O-型血液,而可捐献给所有Rh阴性患者,这种"万能血浆"属性突显其生物学特殊性。
二、A型血与健康风险的关联性
近年多项研究揭示了A型血与特定疾病的统计学关联。美国马里兰大学对60万人群的荟萃分析发现,A型血人群早发性中风风险较其他血型增加16%,这可能与A型血人群凝血因子Ⅷ水平偏高有关,该物质浓度升高已被证实与血栓形成密切相关。上海交通大学长达25年的追踪研究则显示,A型血人群消化道肿瘤发病率显著高于其他血型,胃癌风险较B型血增加25%,结直肠癌风险增加22%,这种差异可能与A型血人群胃酸分泌特性及黏膜防御机制相关。
但需要强调的是,这些研究揭示的是群体层面的相对风险。例如在糖尿病领域,《糖尿病学》期刊数据显示,B型血的2型糖尿病风险较O型血增加21%,而A型血风险增幅仅为10%。在幽门螺杆菌感染方面,O型血的感染率反而较其他血型高1.5-2倍。这些数据说明,单一疾病风险不能等同于整体寿命预测,不同血型在不同疾病谱中各有其易感性特征。
三、血型决定论的认知误区
血型决定寿命"的说法源于对流行病学研究的误读。长春地区1981年长寿老人统计显示A型血比例增加,而2001年新疆研究则发现B型血在长寿人群中占比最高。这种矛盾恰恰说明,寿命是基因、环境、生活方式等多因素共同作用的产物。哈佛大学20年队列研究指出,非O型血人群冠心病风险虽略高,但通过控制血压、血糖等可干预因素,心血管事件发生率可降低40%。
血型与疾病的相关性机制尚未完全阐明。A型血与中风风险的关联,可能源于ABO基因对血管内皮功能的调控;而消化道肿瘤易感性,或与血型抗原影响肠道菌群构成相关。但这些假设仍需分子生物学层面的实证支持。目前学界共识是:血型对健康的影响权重不超过5%,远低于吸烟(25%)、肥胖(15%)等可控因素。
四、科学认知的构建路径
面对血型与健康的关联研究,公众需建立三重认知框架:首先理解统计学相关性不等同于因果关系,其次明确相对风险与绝对风险的区别,最后把握风险因素的交互作用。例如A型血人群若保持地中海饮食、规律运动,其实际健康水平可能远超具有"低风险血型"但生活方式不健康者。
未来研究应着力于:建立多中心、跨种族的大型队列,追踪血型与衰老进程的生物学标记;探索ABO基因与其他基因的交互作用;开发基于血型的个性化预防策略。2022年剑桥大学成功将肾脏血型转化为O型的突破,预示着通过基因编辑技术消除血型相关健康风险的可能性。
生命的长度从来不由血型标签决定。当我们在显微镜下观察红细胞表面的抗原时,看到的不仅是遗传密码的印记,更是人类对抗疾病、追求健康的科学精神。解开血型与寿命的谜题,最终将指引我们超越先天局限,在基因与环境的交响中谱写个体健康的崭新乐章。对于A型血人群而言,与其纠结于统计学数字,不如将注意力转向可干预的健康管理——毕竟,在生命这场长跑中,科学的生活方式才是真正的"万能血型"。