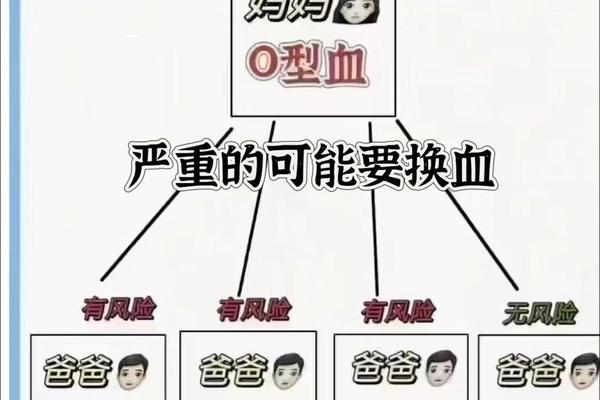
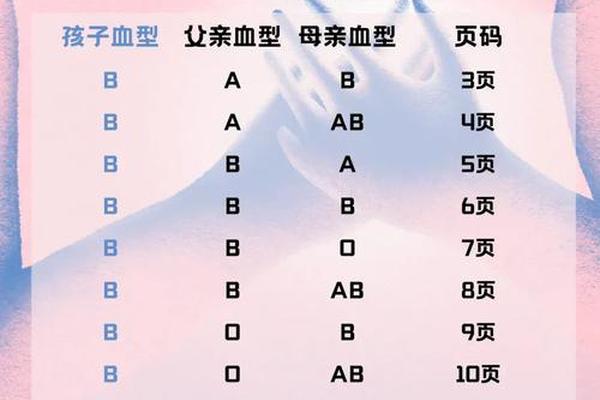
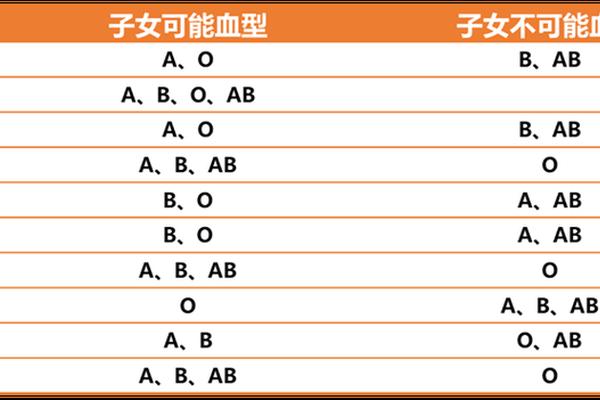
根据ABO血型系统的遗传规律,O型血(基因型为ii)与B型血(基因型为IBIB或IBi)的父母,其子女的血型只能是B型或O型,而不可能出现A型或AB型。这是因为O型血个体仅携带隐性i基因,无法传递A或B显性基因;B型血个体的基因组合中也不含A基因,因此无法通过遗传产生A抗原。
现实中存在极少数例外情况。例如,若父母一方为罕见的孟买血型(即H抗原缺失的伪O型血),其基因型可能携带隐性A或B基因。虽然血型检测显示为O型,但遗传时可能将A基因传递给子代,导致孩子表现为A型血。基因突变、检测误差或顺式AB型等特殊情况也可能打破常规遗传规律。例如,2021年国内曾报道一对O型与B型血夫妻通过亲子鉴定确认其A型血孩子为亲生,最终发现母亲实为孟买血型。
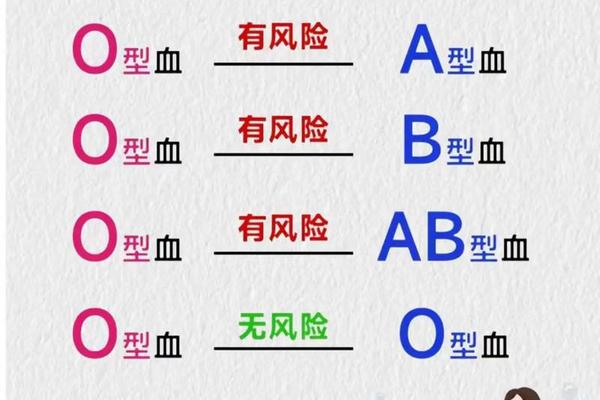
二、O型与B型血结合的溶血风险
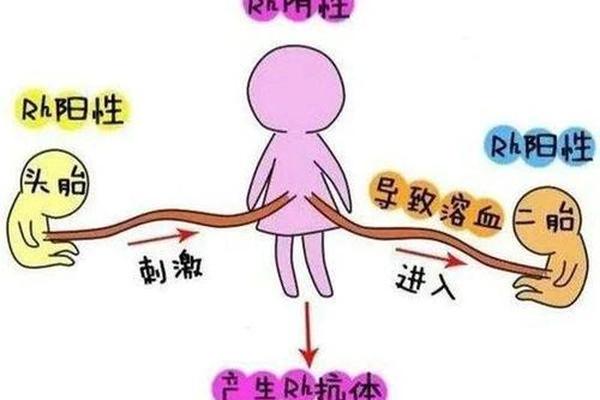
当母亲为O型血、父亲为B型血时,若胎儿遗传父亲的B型血,可能发生ABO新生儿溶血症。其机制在于母体血液中的抗B抗体会通过胎盘进入胎儿循环系统,攻击胎儿红细胞表面的B抗原,导致红细胞破裂。据统计,约15%-25%的O型血母亲与B型血父亲的组合可能发生此类溶血,但严重病例仅占1%-3%。
溶血风险可通过产前抗体效价检测评估。若母体抗B抗体效价超过1:64,则需密切监测胎儿状况。典型症状包括新生儿黄疸(多在出生后24小时内出现)、贫血及肝脾肿大,严重者可发展为核黄疸,影响神经系统。现代医学通过光照疗法、药物治疗(如免疫球蛋白)和换血术可有效控制病情,90%以上的患儿预后良好。
值得注意的是,ABO溶血的发生与胎次无关,第一胎即可出现,且与Rh溶血不同,其严重程度通常较低。O型血并非“万能供血者”,若将O型全血输给B型患者,血浆中的抗A、抗B抗体可能引发溶血反应,因此临床输血严格遵循同型原则。
三、科学认知与医学实践建议
针对血型遗传的非常规现象,建议采取以下步骤:首先通过复测排除检测误差;若结果仍异常,则需进行基因测序以识别孟买血型或顺式AB型等罕见变异。例如,孟买血型的诊断需通过唾液H抗原检测或分子生物学方法确认。对于疑似溶血病例,产前应监测母体抗体水平,产后需对新生儿进行胆红素动态检测及血常规评估。
在亲子鉴定领域,单纯依赖血型匹配已不具权威性。DNA分析才是确认血缘关系的金标准,血型异常仅能作为初步筛查线索。公众需更新对“万能血”的认知,O型血浆中的抗体仍存在输血风险,临床已全面推行成分输血以规避此类问题。
O型与B型血父母生育A型血子女的现象虽罕见,但可通过基因层面的特殊机制解释,这提示血型系统的复杂性远超传统认知。而ABO溶血的风险则凸显了产前监测与精准医疗的重要性。未来研究需进一步探索血型基因多态性对疾病易感性的影响,并开发更快速的罕见血型识别技术。对于普通家庭而言,理性看待血型遗传规律、科学进行产前检查、及时介入异常情况,是规避风险的核心策略。