近年来,“A型血应多吃素、少食肉”的饮食理念在社交媒体上广泛传播,其核心主张认为A型血人群因基因特性,对动物蛋白的消化能力较弱,需以植物性食物为主。这一理论源自美国自然疗法医师彼得·德达莫的著作《根据血型吃对食物》,书中提出A型血起源于农耕文明,饮食应模仿祖先的素食习惯以优化健康。
该理论自诞生以来便饱受科学界质疑。西安交通大学第二附属医院营养师石海丹指出,目前没有任何研究能证实血型与饮食需求存在直接关联,多项大规模研究(如2018年对近千名超重者的分析)表明,不同血型人群采用相同饮食方案时,减重效果并无显著差异。意大利博罗尼亚大学的研究更发现,血型抗原对人体消化酶的影响微乎其微,食物吸收能力更多取决于个体代谢差异。
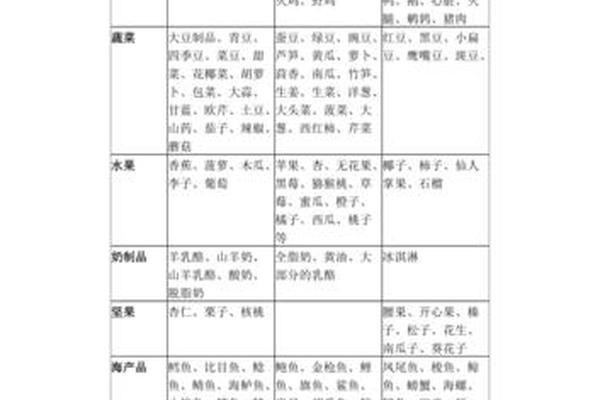
二、A型血饮食法的具体禁忌与推荐
肉类与乳制品限制
血型饮食法主张A型血严格限制红肉(如牛肉、羊肉)、动物内脏及全脂乳制品,认为其高胆固醇会加剧血液粘稠度,增加心血管疾病风险。例如,网页16明确列出羊肉、鸭肉、动物肝脏等为“避免食用”类别,建议以鸡肉、火鸡肉替代。但这一观点与《中国居民膳食指南》推荐的适量摄入优质动物蛋白原则相悖,后者强调红肉中铁元素对预防贫血的重要性。
谷物与豆类的选择性摄入
该理论将豆类细分为“有益”与“需避免”两类:扁豆、黑眼豆等被推崇为蛋白质来源,而芸豆、红豆则被认为含有抑制消化的凝集素。加拿大营养学家Nielsen的研究表明,凝集素对人体的影响普遍存在,与血型无关,通过烹饪即可破坏其活性。
三、科学批判:理论与现实的矛盾
研究数据的矛盾性
多伦多大学2014年针对1455人的研究显示,遵循A型饮食(素食为主)的人群确实降低了BMI和胆固醇水平,但同样效果在其他血型素食者中也被观察到。这证明健康改善源于素食本身的低饱和脂肪、高纤维特性,而非血型匹配。哈佛大学公共卫生学院进一步指出,A型血推荐的低脂饮食可能因蛋白质摄入不足导致肌肉流失,尤其对老年人群不利。
个体差异的忽视
血型饮食法未考虑慢性病、过敏史等个性化因素。例如,A型血患者若合并缺铁性贫血,严格素食可能导致血红蛋白进一步下降,需通过动物肝脏或铁补充剂干预。乳糖不耐受、麸质过敏等常见问题与血型无直接关联,一刀切的饮食建议可能加剧健康风险。
四、营养学界的共识与替代方案
均衡膳食的核心原则
中国营养学会强调,无论何种血型,每日应摄入12种以上食物,其中优质蛋白质占比需达15%-20%。对于A型血人群,可参考地中海饮食模式:以橄榄油、深海鱼类提供不饱和脂肪酸,搭配全谷物和发酵豆制品(如纳豆、味噌)补充维生素B12,既符合“低动物蛋白”理念,又避免营养失衡。
个性化调整的科学路径
基因检测与肠道菌群分析为精准营养提供新方向。2019年《自然》期刊研究发现,A型血人群肠道中普氏菌属丰度较高,这类菌群对膳食纤维的分解效率更优。A型血个体可针对性增加藜麦、奇亚籽等富含可溶性纤维的食物,而非机械遵循“多吃菜”的笼统建议。
总结与建议
当前证据表明,血型饮食法缺乏严谨的科学支撑,其推荐的A型血饮食方案虽包含合理成分(如控制红肉摄入),但过度简化了营养需求的复杂性。未来研究应聚焦基因-饮食互作机制,结合代谢组学技术开发个性化膳食指南。对于普通人群,遵循《中国居民膳食指南》的多样性原则,定期进行营养评估,比盲目追随血型理论更能实现长期健康目标。