血型是人体复杂的生物学标记之一,其分类不仅关乎输血安全,更与遗传、疾病风险乃至社会文化认知紧密相关。在ABO血型系统中,“A型血”是最常见的类型之一,而“A+血型”这一表述常引发误解——有人将其视为A型血的子类别,也有人认为两者存在本质差异。实际上,这种混淆源于对血型分类系统的认知偏差。本文将从科学定义、遗传机制、临床应用及社会误区等多个维度,系统解析A+血型与A型血的异同。
一、血型分类的科学基础
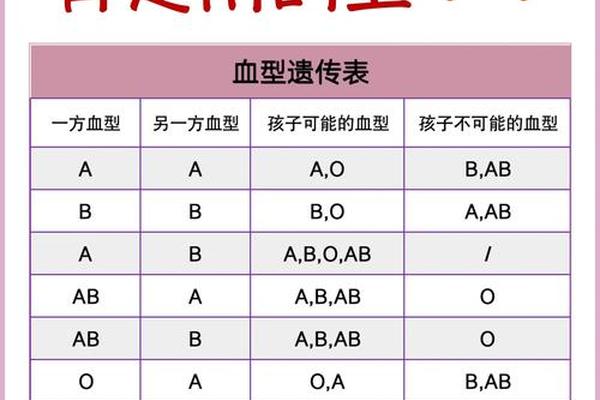
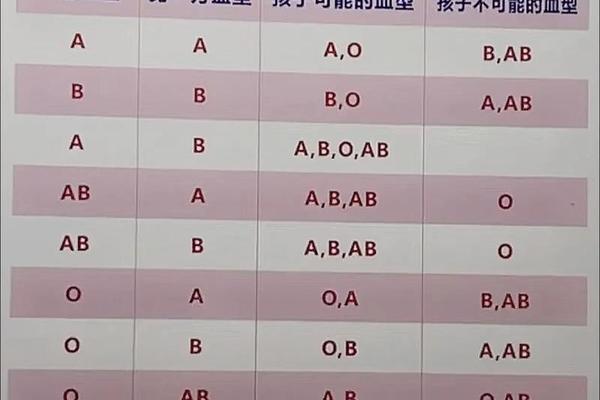
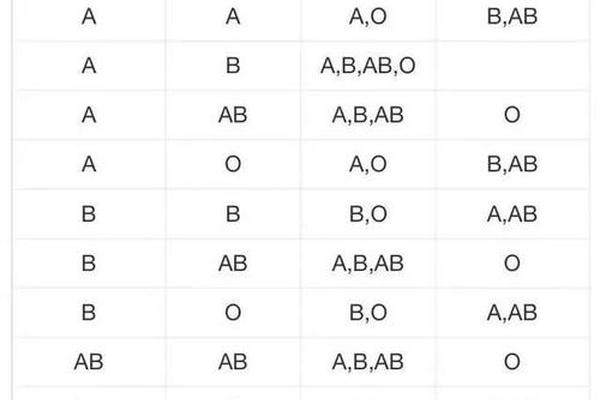
ABO血型系统是人类最早发现且应用最广泛的血型分类方式。其核心依据是红细胞表面抗原的差异:A型血的红细胞携带A抗原,B型血携带B抗原,AB型血同时携带两者,而O型血则无A、B抗原。“A+血型”中的“+”符号并非ABO系统的组成部分,而是Rh血型系统的标记。Rh系统以红细胞表面是否存在D抗原来划分,阳性(+)表示存在D抗原,阴性(-)则无。“A+”的正确解读应为“ABO系统的A型且Rh阳性”,而“A型血”若未标注Rh属性,通常默认指Rh阳性,但需通过检测确认。
值得注意的是,部分公众误将“A+”视为独立于ABO系统的新类别,这源于对血型命名规则的混淆。例如,网页26提到“A+型血表示红细胞上不仅有A抗原,还有B抗原”,这一表述存在错误。实际上,B抗原仅出现在AB型血中,A型血不会携带B抗原。这种误解可能导致输血时的严重风险,凸显科学普及的重要性。
二、遗传机制的本质差异
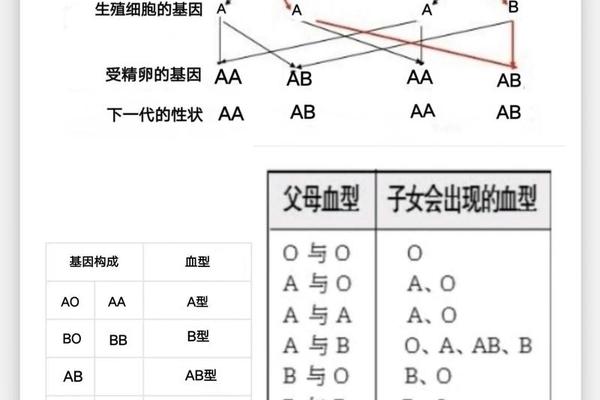
ABO血型的遗传遵循经典的孟德尔显隐性规律。A和B为显性基因,O为隐性基因。例如,父母若分别为A型(AO基因型)和O型(OO基因型),子女可能为A型或O型。而Rh血型的遗传则涉及多个基因位点,其中D抗原的存在与否由RHD基因决定。若父母一方为Rh阳性(携带至少一个RHD基因),另一方为Rh阴性(无RHD基因),子女可能继承不同组合。
特殊的遗传现象可能打破常规血型推断。例如,孟买血型(伪O型)的个体因缺乏H抗原,即使携带ABO基因也无法表达相应抗原,导致亲子血型矛盾。顺式AB型等罕见变异可能使AB型父母生出AB型子女,尽管概率仅为五十万分之一。这些案例表明,血型遗传远比表面复杂,需结合基因检测才能准确判断。
三、临床实践的关键意义
在输血医学中,ABO与Rh系统的双重匹配是安全的核心。A型血患者若输入B型血,会因血浆中的抗B抗体引发溶血反应;Rh阴性者若输入Rh阳性血,可能产生抗D抗体,威胁未来妊娠或二次输血。例如,网页26指出,A+血型因含Rh抗原,可接受A+或A-血型,而A-血型仅能接受A-或O-血液,否则可能触发免疫排斥。
血型对疾病风险的关联性研究近年也备受关注。例如,A型血人群的中风风险较O型高18%,可能与凝血因子特性相关;而O型血幽门螺杆菌易感性更高。尽管这些发现提示血型与健康的潜在联系,但网页50强调,基因表达和剪接的调控机制更为复杂,单一血型标记无法独立解释疾病发生。
四、社会认知的常见误区
公众对血型的误解常与文化传播相关。例如,部分观点认为A+血型代表“生物学优异”,或通过饮食调整可优化血型健康。研究证实,血型饮食法缺乏科学依据,ABO抗原与营养代谢无直接关联。血型与性格、命运等玄学关联亦无实证支持,反而可能加剧社会偏见。
另一个典型误区是将Rh阴性血型(如“熊猫血”)视为疾病标志。实际上,Rh阴性仅是遗传多样性的一种表现,其临床意义主要集中于输血兼容性,而非健康缺陷。通过规范的血型筛查和公共教育,可有效减少此类误解导致的恐慌。
A+血型与A型血的本质区别在于Rh系统的叠加,而非ABO系统的独立分支。正确理解血型分类的双重维度(ABO与Rh),是保障医疗安全、推动遗传研究的基础。当前,血型科学已从表型描述迈向分子机制探索,例如网页50提到的基因表达调控研究,为揭示血型与疾病的深层关联提供了新方向。未来,结合多组学数据与人群队列研究,有望更精准地解析血型在健康中的作用,同时需加强公众科普,消除认知误区,使血型科学真正服务于人类福祉。