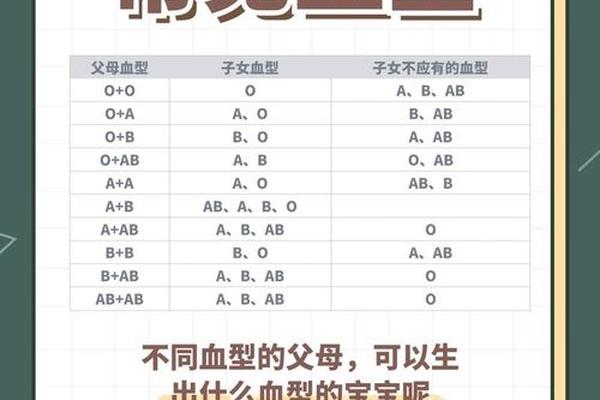
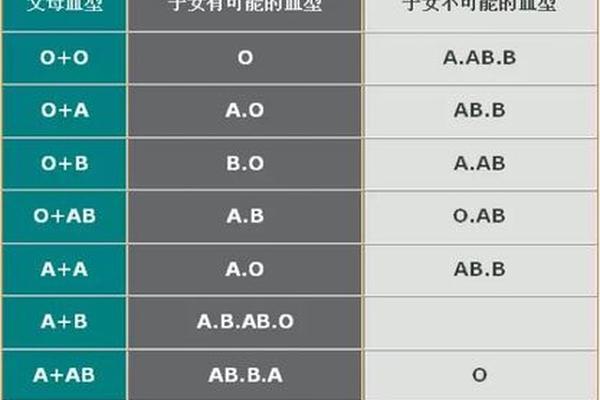
20世纪90年代,美国自然疗法医师彼得·德达莫提出“血型饮食法”,宣称不同血型的人类祖先因生活方式差异,形成了独特的营养需求。其中,A型血被定义为“农耕时代演化出的素食适应者”,建议减少肉类摄入,以植物性饮食为主。这一理论迅速风靡全球,甚至衍生出“A型血应完全戒除红肉、乳制品和部分谷物”的极端主张。随着科学研究的深入,这一看似逻辑自洽的理论逐渐暴露出其局限性。
分子生物学研究表明,A型基因与O型基因几乎同时出现于人类演化史中,并未存在明确的代际关系。德达莫将现代人的营养需求与远古祖先生活方式强行关联的假设,本质上是将复杂的人体代谢简化为单一遗传标记。加拿大一项针对1455人的膳食研究进一步揭示:当A型血人群遵循素食模式时,其体重指数、胆固醇等健康指标确实改善,但这种效果与血型无关,而是素食本身的代谢益处。
二、A型血人群的饮食风险
尽管“A型血必须完全素食”缺乏科学依据,但部分针对A型血的饮食建议仍值得警惕。研究显示,A型血人群的胃酸分泌量普遍较低,消化酶活性较弱,对动物性蛋白质的分解能力有限。若盲目增加红肉摄入,可能导致未完全消化的蛋白质在肠道内发酵,诱发炎症反应,甚至增加结直肠癌风险。
A型血个体的胆固醇代谢存在特殊性。临床数据显示,A型血人群的低密度脂蛋白(LDL)水平较其他血型更高。过多摄入饱和脂肪含量高的动物内脏、加工肉类(如火腿、熏肉),可能进一步加剧动脉粥样硬化进程。例如,意大利学者发现,长期遵循“高肉低菜”饮食的A型血人群,心血管疾病发病率显著高于均衡饮食者。
三、三类需谨慎摄入的食物
1. 红肉及加工肉类
牛肉、羊肉等红肉含有大量血红素铁和饱和脂肪。对A型血人群而言,过量摄入可能加重肝脏代谢负担。美国《临床营养学杂志》指出,每日红肉摄入量超过100克的A型血个体,胰岛素抵抗风险增加37%。加工肉类中的亚硝酸盐更会与胃酸反应生成致癌物N-亚硝基化合物,而A型血人群的胃黏膜修复能力较弱,更易受到损伤。
2. 全脂乳制品
牛奶中的乳糖和酪蛋白对A型血消化系统构成双重挑战。约65%的A型血人群存在乳糖酶活性不足,饮用全脂牛奶易引发腹胀、腹泻。酪蛋白在胃酸不足的环境中难以充分分解,可能通过“肠漏”进入血液,触发免疫反应。北欧研究发现,A型血儿童频繁摄入乳制品后,湿疹和过敏性鼻炎发病率升高1.8倍。
3. 精制小麦制品
小麦麸质中的麦胶蛋白会刺激A型血人群的肠道黏膜。意大利学者通过双盲试验发现,A型血受试者食用面包后,肠道通透性指标(zonulin)上升幅度是O型血的2.3倍。长期摄入可能导致慢性炎症,并与自身免疫性疾病(如桥本甲状腺炎)存在潜在关联。

四、科学饮食的替代方案
A型血人群并非必须完全素食,但需优先选择易消化的优质蛋白来源。例如,去皮鸡肉、火鸡肉的脂肪含量仅为红肉的1/3,且富含支链氨基酸,可减轻代谢压力。植物蛋白方面,大豆制品(如豆腐、纳豆)不仅提供完全氨基酸,其异黄酮成分还能调节雌激素水平,降低乳腺癌风险。
针对胆固醇管理,建议用橄榄油替代动物油脂。希腊克里特岛的队列研究显示,A型血居民每日摄入30毫升特级初榨橄榄油,可使高密度脂蛋白(HDL)提升12%,动脉硬化指数下降19%。富含可溶性膳食纤维的燕麦、糙米,可通过吸附胆汁酸促进胆固醇排泄。
五、超越血型的营养哲学
现代营养学强调个体化而非标签化。2013年《美国临床营养学杂志》系统回顾16项研究后明确指出:血型与营养需求之间不存在因果关系,肠道菌群、代谢表型、表观遗传等因素的影响更为显著。例如,携带FTO基因rs9939609多态性的A型血人群,对脂肪代谢的敏感性可能完全颠覆传统血型饮食建议。
未来研究方向应聚焦于多组学整合分析。通过结合基因组、代谢组、微生物组数据,构建精准营养模型。例如,美国国立卫生研究院(NIH)正在开展的“All of Us”计划,已纳入超过50万人的多维度健康数据,旨在破解饮食反应的个体差异机制。
总结
血型饮食法虽具传播吸引力,但其简化逻辑与科学证据严重脱节。对A型血人群而言,减少红肉、全脂乳制品和精制小麦的摄入确有健康价值,但这源于生理特质而非血型宿命。真正的科学饮食应基于代谢指标、遗传背景和生活方式综合判断。正如《中国居民膳食指南》所倡导:食物多样、谷类为主、吃动平衡,才是超越血型标签的普适真理。