在人类遗传学中,血型传递始终是一个充满神秘与规律的话题。当父母一方为A型血,另一方为O型血时,他们的孩子可能继承怎样的血型?这一问题看似简单,却涉及基因显隐性、概率计算甚至医学风险等多重维度的复杂机制。本文将从遗传学原理、概率分布、溶血风险及特殊案例等角度,系统解析这一看似平凡却暗含科学深度的生命密码。
遗传机制解析
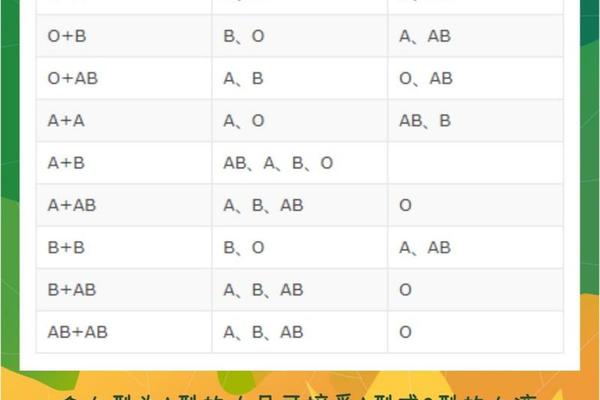
ABO血型系统的遗传遵循孟德尔定律,由9号染色体上的IA、IB和i三个等位基因决定。A型血的基因型可能是纯合型(IAIA)或杂合型(IAi),而O型血的基因型只能是隐性纯合型(ii)。当A型(IAi)与O型(ii)结合时,A型父/母会分别传递IA或i基因,O型父/母则只能传递i基因,因此子女的基因组合为IAi(A型)或ii(O型),概率各占50%。
若A型父/母为纯合型(IAIA),则所有子女都将继承IA基因,表现为A型血。此时O型母/父的i基因无法影响显性基因的表达,因此子女血型100%为A型。这一现象揭示了显性基因在遗传中的主导地位,也解释了为何某些家族中特定血型代代相传。
概率分布与误区澄清
对于杂合型A型(IAi)与O型(ii)的组合,子女血型概率常被误认为均等分布。实际上,由于父母各提供一个配子,A型(IAi)可能产生含IA或i的配子(各50%),而O型(ii)只能提供i配子。因此实际概率为:IAi(A型)和ii(O型)各占50%。这与部分早期研究中“A型占75%”的结论不同,后者混淆了显性表现与基因型概率的关系。
值得注意的是,血型概率计算需严格区分基因型与表现型。例如,IAi与ii的组合中,子女的A型血实际为杂合型(IAi),但由于显性基因的存在,其表现型仍为A型。这种基因型与表现型的差异,是理解ABO系统遗传复杂性的关键。
溶血风险与医学考量
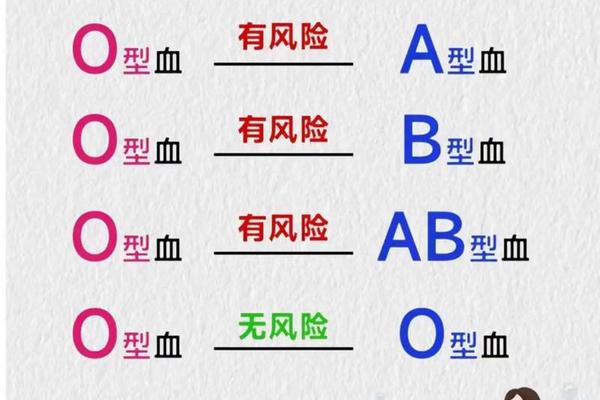
当O型血母亲怀有A型胎儿时,可能引发ABO溶血反应。母体血液中的抗A抗体会通过胎盘攻击胎儿红细胞,导致新生儿黄疸或贫血。据统计,约15%-25%的O型血母亲与A型父亲的组合会出现抗体效价升高,其中约1%可能导致临床可见的溶血症状。
但溶血风险并非必然发生。若胎儿遗传O型血(ii),其红细胞缺乏A抗原,母体抗体无从识别,风险自然消失。现代医学通过产前抗体筛查、新生儿蓝光治疗等手段,已能有效控制溶血危害。A型与O型血型组合的夫妇无需过度担忧,但建议孕期加强血型抗体监测。
特殊案例与认知突破
在极少数情况下,A型与O型父母可能生育AB型子女。这种现象源于罕见的顺式AB基因(cisAB),即A、B基因同时位于同一条染色体上。例如,当父/母携带cisAB基因(表现为A型)与O型结合时,子女可能继承AB型。此类案例全球发生率约17万分之一,提示血型遗传存在超出常规认知的生物学变异。
另一特殊现象是孟买血型(hh型),这类人群即使携带A或B基因,红细胞也无法表达相应抗原,导致常规检测显示为O型。若父母一方为孟买血型,子女血型可能出现“违反”遗传规律的假象。这些特例不仅丰富了血型研究的维度,也警示我们需以动态眼光看待遗传学规律。

A型与O型血型的组合,其子女血型主要遵循显隐性遗传规律,表现为A型或O型,概率取决于父母基因型。溶血风险虽存在但可控,特殊案例则揭示了遗传系统的复杂性与多样性。未来研究可深入探索顺式AB基因的表达机制,以及环境因素对血型抗原表观遗传的影响。对于计划生育的夫妇,建议通过基因检测明确血型亚型,结合产前诊断技术,实现更精准的遗传咨询与健康管理。血型不仅是生命的标识,更是打开人类遗传奥秘的一把钥匙。