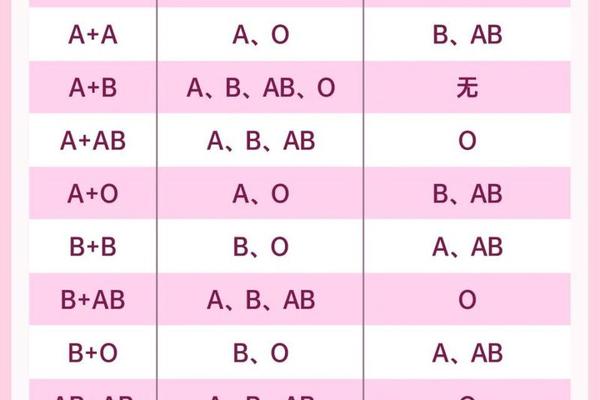
在ABO血型系统中,A型血个体的基因型可能是AA或AO,而O型血个体的基因型只能是OO。当母亲为A型血(AO基因型)、父亲为O型血(OO基因型)时,孩子的血型遗传遵循显隐性规律:A为显性基因,O为隐性基因。孩子从母亲处可能获得A或O基因,从父亲处只能获得O基因,最终组合为AO(表现为A型)或OO(表现为O型)。
值得注意的是,传统认知中A型父母难以生育O型子女的说法并不完全准确。若父母双方均携带O基因(如AO基因型的A型血),其子女有25%概率遗传到两个隐性O基因,从而表现为O型血。这种现象在遗传学中被称为隐性性状的"返祖显现",我国汉族人群中约30%的A型血个体实际携带AO基因型。
二、O型胎儿的健康风险谱系
在常规ABO血型系统中,A型母亲与O型胎儿的组合并不直接导致溶血风险。真正需要警惕的是当母亲为O型血、胎儿为A/B型时,母体产生的抗A/B抗体可能通过胎盘引发溶血。但临床数据显示,即使是这种高风险组合,实际发生严重溶血症的概率不足2%。
值得关注的是Rh血型系统的叠加影响。若母亲为Rh阴性(熊猫血),无论胎儿血型如何,第二胎出现Rh溶血的风险显著增加。2020年上海某医院曾接诊过一例A型Rh阴性母亲诞下O型Rh阳性婴儿的案例,通过产前免疫球蛋白注射成功规避了溶血风险。
三、特殊血型的鉴别诊断
在极少数情况下,常规血型检测可能出现误判。孟买血型(缺乏H抗原)个体即使携带A/B基因,血清学检测仍显示为O型。2021年武汉某三甲医院曾发现一例特殊案例:基因检测显示母亲携带A型基因,但因H基因突变导致抗原无法表达,最终生育的O型婴儿经基因测序证实为遗传学意义上的A型。
亚型血的存在也增加诊断复杂性。AB亚型(如AB3亚型)可能因抗原表达微弱被误判为A型,其与O型配偶结合后,后代可能呈现非常规血型组合。这类案例提示临床需结合基因检测技术,避免单纯依赖血清学结果。
四、家庭健康管理策略
对于A型母亲-O型胎儿的家庭,建议在孕16周起定期监测母体抗体效价,特别是存在流产史或输血史的情况。新生儿出生后需进行胆红素动态监测,我国《新生儿黄疸诊疗指南》建议,当血清总胆红素>12mg/dl时需启动光疗干预。
在遗传咨询层面,建议备孕夫妇进行扩展血型检测(含Rh、MN等系统),并建立家族血型档案。对于检出稀有血型的家庭,可提前与血库建立联系,目前我国29个省级血液中心均已设立稀有血型互助网络。
五、社会认知与科学传播
血型认知误区仍普遍存在,2023年网络调查显示,42%公众错误认为"父母血型决定子女性格"。实际上,血型与性格关联缺乏严谨科学证据,主要存在于文化建构层面。医学界更应关注血型与疾病易感性的关联研究,例如O型血人群胃溃疡发病率较A型高35%的临床发现。
未来研究应聚焦基因编辑技术在血型抗原修饰中的应用前景。2024年《自然·生物技术》刊载的动物实验显示,通过CRISPR技术成功消除恒河猴红细胞A抗原,这为根治新生儿溶血病提供了新思路。人工智能辅助的血型大数据分析系统正在研发中,有望实现区域性血型风险预警。
文章通过多维度剖析A型母亲-O型胎儿的生物学本质,揭示了血型遗传的复杂机制与健康管理要点。在肯定常规ABO系统规律性的强调特殊血型鉴别的必要性。建议建立个体化产前监测体系,推动公众科学认知升级,最终实现从被动医疗到主动健康管理的范式转变。未来研究应加强跨学科协作,特别是在基因编辑与人工智能领域开拓血型医学的新疆界。
















