在医学领域,血型不仅是输血和器官移植的关键依据,更与人体健康、疾病风险及遗传规律密切相关。ABO血型系统将人类血液分为A、B、AB、O四类,其中A型血因其抗原特性及亚型复杂性备受关注。而“阳性”通常指代Rh血型系统中的D抗原存在,如“A型阳性”即表示该个体同时具备A抗原和RhD抗原。这一组合在全球人口中占比较高,但其背后的生物学意义和健康关联性却鲜为人知。本文将从多个维度解析A型血阳性的科学内涵,并探讨其与健康、疾病及临床实践的关系。
医学定义与抗原特性
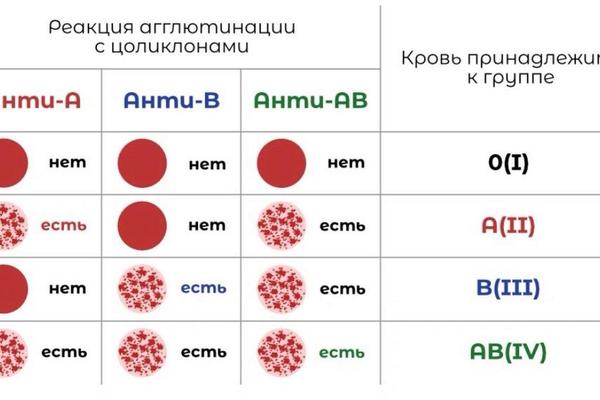
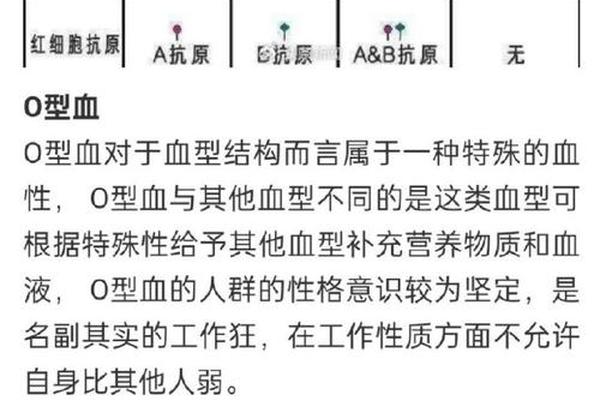
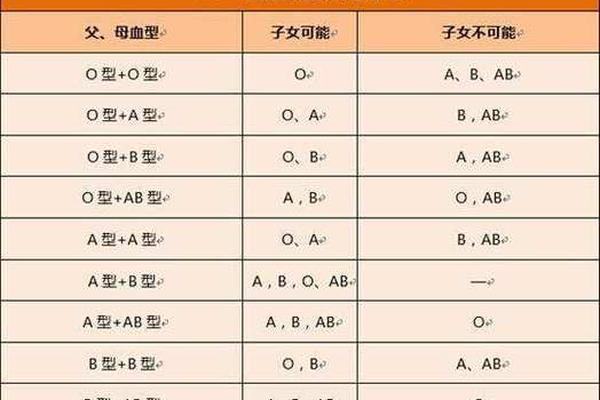
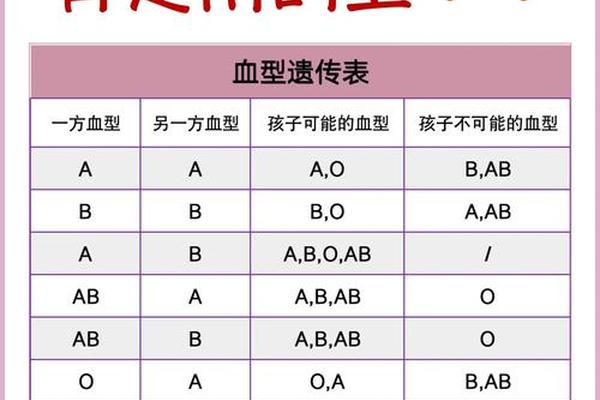
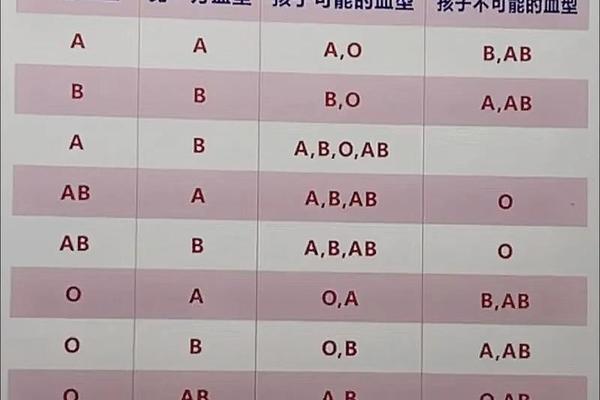
A型血的核心特征是红细胞表面存在A抗原,血浆中含抗B抗体。根据ABO系统的遗传规律,A型血由A基因控制,可能表现为AA或AO基因型。而“阳性”则属于独立的Rh血型系统,指红细胞携带RhD抗原。“A型阳性”是ABO与Rh两大系统的复合标识,代表个体同时具备A抗原和RhD抗原。
抗原表达的差异在A型血中尤为显著。研究发现,A型血存在A1和A2两种主要亚型,占所有A型血的99.9%。A1型红细胞同时表达A和A1抗原,而A2型仅表达A抗原。这种差异导致A1型红细胞与抗A1抗体可能发生凝集反应,而A2型因抗原数量较少,在血型鉴定中易被误判为O型或B型。A型阳性个体的RhD抗原具有强免疫原性,若Rh阴性受血者输入Rh阳性血液,可能引发严重的溶血反应。
健康风险与疾病关联
近年多项研究表明,A型血阳性人群面临特定的健康风险。2022年《神经学》杂志一项覆盖60万人的研究显示,A型血人群早发性中风风险比其他血型高18%,而O型血风险低12%。这归因于A型血纤维蛋白原和胆固醇水平较高,导致血液黏稠度增加,促进动脉粥样硬化。
癌症领域的研究同样揭示A型血的易感性。一项纳入10万例癌症患者的跨国分析发现,A型血总体患癌风险比其他血型高12%,尤其在胃癌和结直肠癌中表现显著。机制可能与A型抗原与幽门螺杆菌等病原体的相互作用有关,这些微生物可利用A抗原作为受体定植消化道。A型阳性女性乳腺癌风险较其他血型增加12%-16%,推测与雌激素代谢通路中A抗原的调控作用相关。
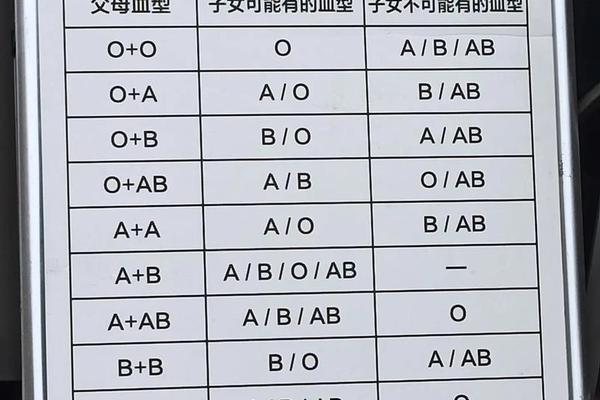
遗传规律与家族传递
ABO与Rh血型系统的遗传遵循孟德尔定律。A型血的产生需至少一个A等位基因(AA或AO),而Rh阳性由显性D基因决定。若父母一方为A型阳性(如AA Dd或AO DD),子女有50%概率遗传A基因;若双方均为Rh阳性,子女必为Rh阳性。罕见情况下,A亚型(如A2)可能因基因突变导致抗原表达减弱,这类变异约占汉族A型人群的1%。
值得注意的是,血型可能因疾病或医疗干预发生短暂改变。例如,造血干细胞移植后,受者的ABO血型会逐渐转变为供者类型。临床案例显示,一名B型血患者在接受A型供体移植后,血型最终转为A型阳性。这类现象为异基因移植提供了重要的监测指标。
临床输血与精准医疗
在输血医学中,A型阳性的处理需兼顾ABO和Rh系统的双重兼容性。尽管O型红细胞被称为“万能供体”,但其血浆中的抗A抗体可能引发A型受者的溶血反应。A型阳性患者首选同型输血,紧急情况下可接受A型或O型红细胞。
亚型误判是临床常见挑战。例如,A2型因抗原弱表达,传统抗A试剂可能无法有效检测,导致误判为O型。此类错误可能引发输血事故,特别是A2B型被误判为B型时,输入B型血将激活受者体内的抗A抗体。为此,国际输血协会建议对献血者进行亚型筛查,并采用分子生物学技术辅助鉴定。
总结与未来展望
A型血阳性作为常见的复合血型,其生物学特性与健康风险已逐步被揭示。从抗原差异到疾病易感性,从遗传规律到临床实践,这一血型系统深刻影响着个体健康管理和医疗决策。未来研究需进一步探索以下方向:一是开发高灵敏度的亚型检测技术,减少输血风险;二是深入解析A抗原在癌症发生中的分子机制,为靶向治疗提供依据;三是利用血型转换技术(如酶法去除抗原)扩大血液供应兼容性。对公众而言,了解自身血型的健康意义,定期进行心血管和癌症筛查,将有助于实现疾病的早期防控。