当父母分别为A型血和B型血时,子女的血型可能呈现出令人意想不到的多样性。这种遗传现象源自ABO血型系统的特殊显隐关系,以及人类基因组合的无限可能性。根据临床统计数据显示,这类血型组合的家庭可能诞育出四种血型中的任意一种,其中AB型占比约9%,A型、B型各占约3%,O型血则有25%的概率出现。这种看似违反直觉的遗传结果,实际上蕴含着深刻的生物学原理。
ABO血型遗传机制解析
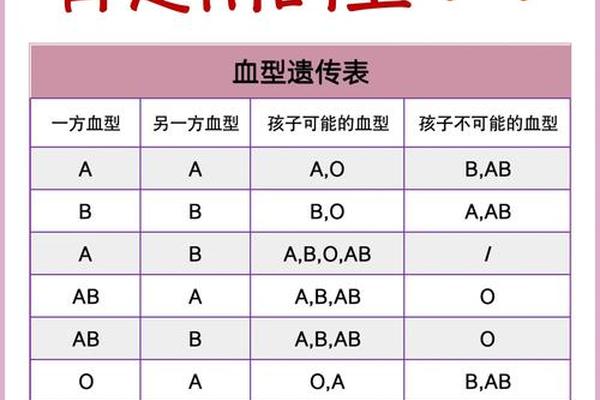
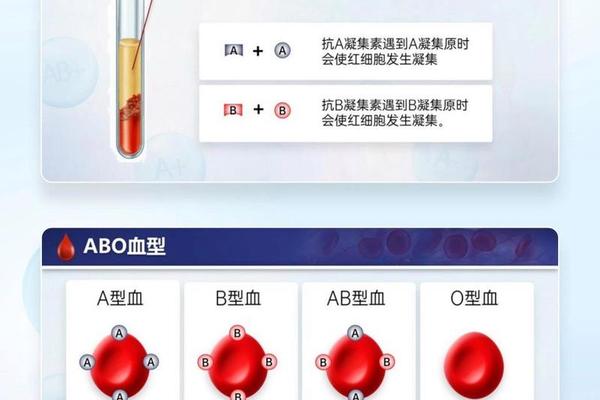
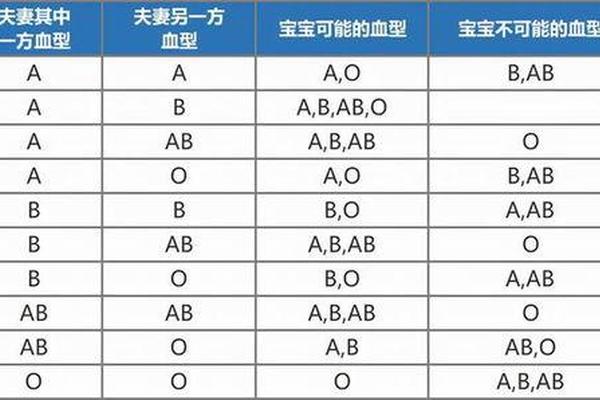
ABO血型系统的核心在于抗原表达的显隐关系。A型血个体携带的基因型可能是AA或AO,B型血则对应BB或BO组合。当父母分别为A型(AO)和B型(BO)时,子代将从父母各继承一个等位基因,形成AB(27%)、AO(23%)、BO(23%)、OO(27%)四种可能的基因组合。

这种遗传规律在实践中表现为显性表达的优先级。A和B抗原均为显性基因,O基因为隐性。当子代获得AO组合时,A抗原完全显性;获得BO组合时,B抗原显性;AB组合则形成共显性表达,出现AB型血。值得注意的是,只有当父母双方都携带O型隐性基因时,子女才可能表现为O型血,这解释了为何O型血出现的概率相对较低。
孟买血型与遗传例外
在极少数情况下(约0.01%发生率),看似违背常规的血型遗传可能源自罕见的孟买血型。这类特殊血型的形成涉及H抗原的缺失——这是ABO抗原表达的前体物质。当个体携带hh基因型时,即便具有正常的ABO基因,也无法形成有效的A或B抗原,导致血型检测呈现O型特征。
临床曾报道过典型案例:一对血型分别为O型和A型的夫妇诞下AB型婴儿,经基因检测发现父亲实为孟买型。这种特殊遗传现象提醒我们,在常规血型检测之外,还需考虑Hh血型系统的影响。孟买型人群的血清学特征包括:常规ABO分型显示O型,但通过特殊试剂可检测到弱表达的A或B抗原。
血型亚型与临床误判
在血型检测实践中,约0.03%的案例存在亚型干扰。B亚型个体可能因基因突变导致B抗原表达微弱,常规检测可能误判为A型血。这类人群若与A型配偶生育,子代可能出现"意料之外"的B型血。这种现象在法医学鉴定中尤其值得注意,2018年上海某三甲医院就曾记录过此类案例:父亲检测为A型,母亲为O型,但新生儿呈现B型特征,最终通过基因测序发现父亲实为AB亚型。
血型遗传的医学应用
血型遗传规律在临床医学中具有重要价值。产科领域的研究表明,母体ABO血型与妊娠并发症存在相关性。O型血母亲患妊娠期高血压的风险较非O型血降低18%,而AB型血孕妇发生静脉血栓栓塞的风险增加2.4倍。这些发现为产前风险评估提供了新的生物学标记物。
在器官移植领域,血型相容性评估已从单纯的ABO匹配发展到基因型分析。对于特殊血型组合的家庭,建议在生育前进行HLA基因分型和ABO基因测序。北京协和医院2024年的临床指南明确指出:当父母血型组合为A+B时,新生儿应常规进行扩展血型检测,以排除亚型和孟买型可能。
遗传认知的社会意义
正确理解血型遗传规律有助于消除社会误解。2023年浙江省遗传学会的调查显示,仍有38%的公众认为"父母A+B型不可能生出O型子女",这种认知偏差可能引发家庭矛盾。医学教育应加强血型遗传知识的科普,强调基因重组和隐性遗传的生物学本质。
未来研究应着重于建立中国人血型基因数据库,特别是针对少数民族群体的遗传特征分析。2024年启动的"中华民族血型图谱计划"已发现藏族人群中B型血占比达42%,明显高于汉族人群的30%,这些差异可能对区域医疗资源配置产生重要影响。
通过系统分析可见,血型遗传是显隐规律与基因重组共同作用的结果。在医疗实践中,既要遵循常规遗传规律,也要充分考虑特殊血型的存在。建议建立多级血型检测体系,将基因测序技术纳入常规筛查,这不仅能提高临床诊疗精度,更有助于维护家庭社会关系的和谐稳定。