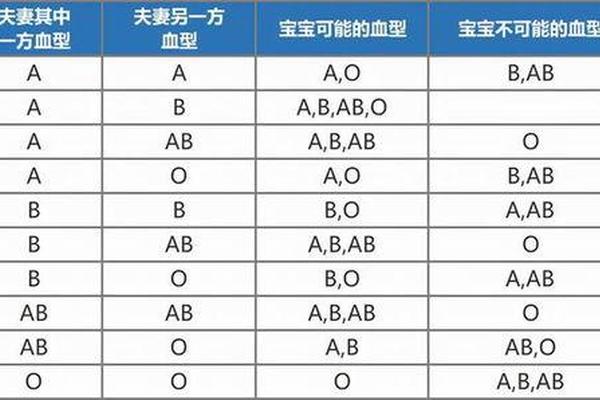
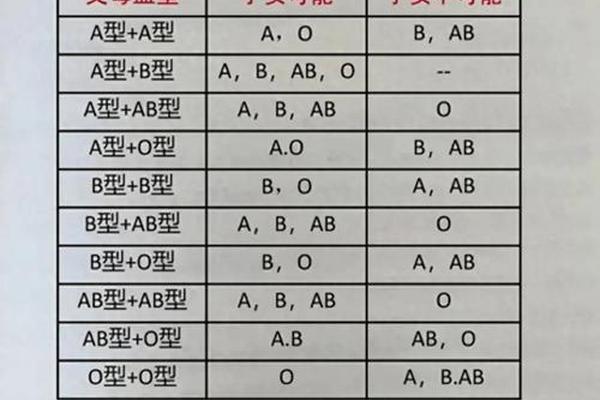
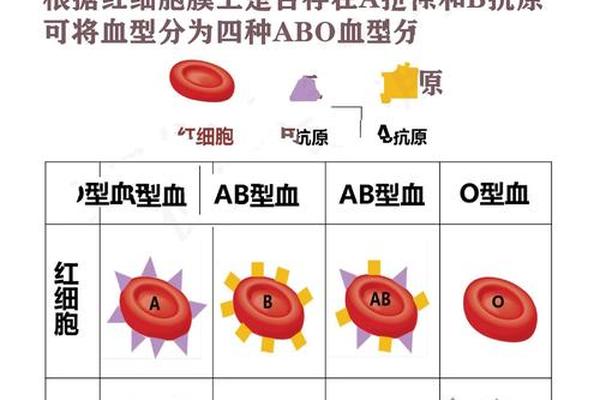
2023年12月,四川省科学城医院在一位28岁孕妇的产检中,发现了一例极为罕见的B(A)血型。这一发现不仅打破了常规血型分类的认知框架,更揭示了人类基因多样性的深层奥秘。据检验科主任方堃介绍,B(A)血型在人群中的发生频率仅为五十万分之一,其稀有程度远超Rh阴性“熊猫血”(发生率为千分之三)。这一案例的鉴定过程充满挑战:常规血清学检测显示杨女士血型正定型为AB型,反定型为B型,最终通过ABO基因检测才确认其遗传本质属于B型,但红细胞表面同时表达B抗原和弱A抗原。
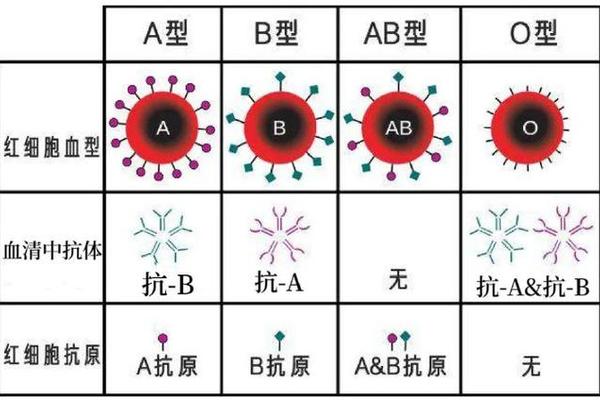
从生物学机制来看,B(A)血型的形成源于基因突变。人类ABO血型系统由第9号染色体上的基因控制,而B(A)血型的个体在遗传过程中发生单碱基突变,导致糖基转移酶活性改变,使红细胞膜上同时呈现B抗原主导和弱A抗原的特性。目前已发现的B(A)分型共有6种,其中我国大陆以B(A)04和B(A)02为主。这种特殊抗原表达模式,使得常规血型鉴定方法极易误判为AB型或B型,对临床输血安全构成潜在风险。
二、临床医学的挑战与突破
B(A)血型的发现暴露了传统血型检测技术的局限性。四川省科学城医院在初检时即遭遇正反定型不符的难题,常规血清学试验无法准确识别弱A抗原的存在。这种现象在我国医疗系统中具有普遍性:据上海血液中心研究,约0.78/100000的B(A)02型可能被常规检测遗漏。这一技术瓶颈直接导致全国范围内仅有数例B(A)血型被报道,实际病例可能远高于已知数据。
面对临床输血难题,该医院采取的多学科协作模式具有示范意义。输血科、检验科与妇产科联合研判,最终通过基因检测锁定血型本质。此类案例的妥善处理需要三个关键支撑:一是精准的分子诊断技术,二是完善的应急预案(如自体储血或稀有血型库调用),三是医患充分沟通机制。杨女士案例的成功处置,为今后类似情况提供了“基因检测确认+个体化输血方案”的标准化流程参考。
三、社会影响与思考
B(A)血型的发现引发了对稀有血型管理的深层反思。我国现有稀有血型库主要针对Rh阴性群体,对于ABO亚型缺乏系统登记机制。四川省科学城医院在确诊后,立即与绵阳地区血库联动,但发现区域检测能力不足。这提示需要建立国家层面的ABO亚型数据库,并开发快速检测试剂盒,以应对紧急输血需求。
从遗传角度,B(A)血型可能引发家庭关系误解。由于其遗传表现不符合孟德尔定律,子代血型可能出现“违背”父母血型的假象。例如B(A)型母亲与O型父亲可能诞下AB型子女,这需要医疗机构提前进行遗传咨询,避免家庭矛盾。公众科普亟待加强——既要消除对稀有血型的恐慌,又要倡导定期血型筛查的重要性。
四、未来研究方向展望

针对B(A)血型的研究,应着重于三个方向:完善分子诊断技术标准化,推动下一代测序技术在血型分析中的应用;开展全国性流行病学调查,明确ABO亚型的真实分布特征;探索基因编辑技术在体外培养稀有血型红细胞的可能性。跨学科研究可延伸至血型与疾病关联领域——已有研究表明,非O型血人群在心血管疾病风险、胃癌易感性等方面存在差异,而B(A)型特有的抗原组合可能提供新的病理机制线索。
总结
四川省科学城医院发现的B(A)血型案例,不仅是个体医疗史上的特殊标记,更是推动血型研究进入分子时代的重要契机。这一发现揭示了常规检测体系的盲区,凸显了精准医学在临床实践中的价值,同时对社会医疗保障体系提出新的要求。未来需从技术革新、数据整合、规范等多维度发力,构建覆盖稀有血型全生命周期的管理体系,让五十万分之一的“生命密码”不再成为健康威胁。