血液是生命的载体,而血型匹配是输血安全的核心。在ABO血型系统中,A型血因其独特的抗原-抗体特性,在临床输血中具有明确的捐献与受血规则。根据抗原分布,A型血的红细胞表面携带A抗原,血浆中存在抗B抗体,这决定了其可接受的血型范围以及可捐献的对象。从医学角度看,这一规则不仅关系到输血的有效性,更涉及生命安全的底线。

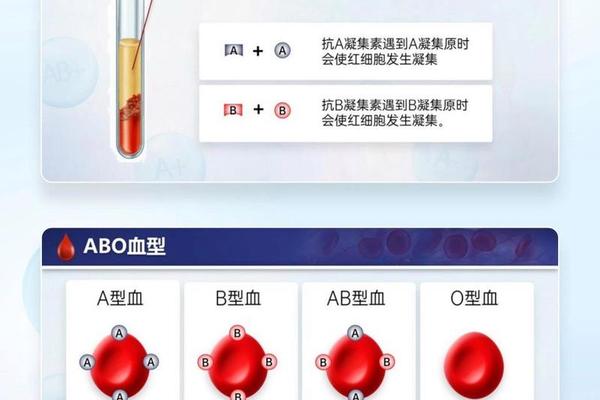
ABO血型系统的核心在于抗原与抗体的相互作用。A型血的红细胞含有A抗原,因此若输入含有抗A抗体的血型(如B型或O型血浆),可能引发严重的溶血反应。Rh血型系统作为第二重要的分类标准,进一步细化了血型的临床匹配规则。Rh阴性A型血(即“熊猫血”)因稀有性(仅占汉族人口的0.3%),其输血难度更大,需依赖精准的库存管理与互助网络。
二、A型血的受血兼容性分析
1. 可接受的血型来源
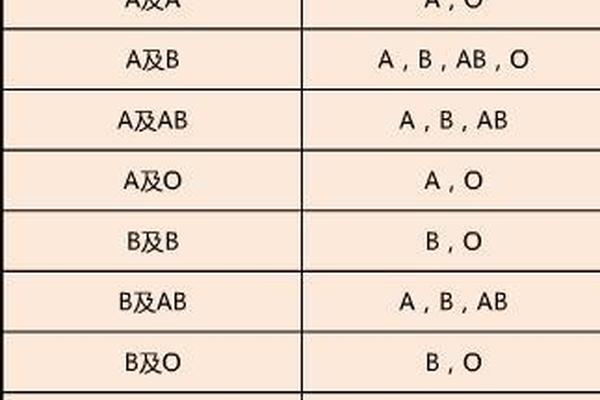
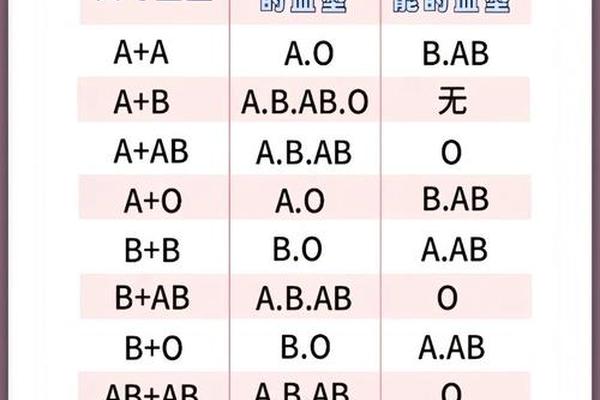
A型血患者只能接受A型或O型血的输入。其科学依据在于:O型红细胞缺乏A和B抗原,不会与A型血浆中的抗B抗体发生反应;而A型血之间抗原一致,兼容性最高。在紧急情况下,O型血常被视为“万能供血者”,但需注意其血浆中的抗A抗体会对受血者红细胞产生影响,因此仅建议少量输注。
2. Rh血型的叠加影响
对于Rh阴性A型血患者,必须输入Rh阴性血液以避免免疫排斥。例如,Rh阴性A型血患者若接受Rh阳性A型血,可能产生抗D抗体,导致未来妊娠或输血时发生溶血风险。这一限制凸显了稀有血型库建设的必要性,如我国通过“熊猫血”互助社群缓解供需矛盾。
三、A型血的捐献范围与临床价值

1. 可捐献的对象
A型血可安全输注给A型和AB型患者。AB型血浆中不含抗A抗体,因此A型红细胞不会引发免疫反应;而A型血之间的抗原一致性则确保了输血的最高安全性。值得注意的是,AB型患者虽然兼容性高,但其仅占全球人口的5%,因此A型血的临床需求更具普遍性。
2. 特殊场景下的应用拓展
在器官移植领域,A型血的兼容性规则同样适用。例如,肝移植中A型受体可接受A型或O型供体的器官。A型血小板因其抗原特性,常被用于治疗A型和AB型患者的凝血功能障碍,但其保存期限仅5天,需依赖动态预约机制。
四、社会意义与未来研究方向
1. 献血行为的双重效益
A型血捐献不仅能挽救生命,还对献血者健康有益。研究表明,定期献血可降低血液粘稠度,促进红细胞代谢,减少心血管疾病风险。从社会层面看,A型血占我国人口的约31%,其捐献率直接影响医疗系统的血液储备稳定性。
2. 技术突破与挑战
近年来的基因编辑技术为血型转换提供了新思路。例如,英国科学家通过酶处理将A型肾脏转化为通用O型,这一技术若应用于血液制品,可能突破传统血型限制。此类技术需平衡安全性与风险,例如抗原改造后可能引发的未知免疫反应。
3. 精准化血液管理趋势
随着分子生物学的发展,A亚型(如A1、A2)的检测精度提升,可进一步降低误输风险。统计显示,A2型占A型人群的1%,其弱抗原特性易导致血型误判。未来,通过高通量基因分型技术实现献血者亚型筛查,将成为输血安全的重要保障。
A型血的捐献与受血规则,是医学严谨性与生命的集中体现。从ABO抗原的分子特性到Rh系统的叠加影响,从紧急输血的兼容性权衡到器官移植的扩展应用,这一领域始终贯穿着精准医疗的理念。未来,随着基因技术的突破与血液管理体系的完善,A型血的临床价值将进一步释放。对于公众而言,积极参与献血不仅是对他人生命的守护,更是对自身健康的投资。而科学界需要持续探索血型转换技术、优化亚型检测标准,最终实现“按需供血”的理想图景。