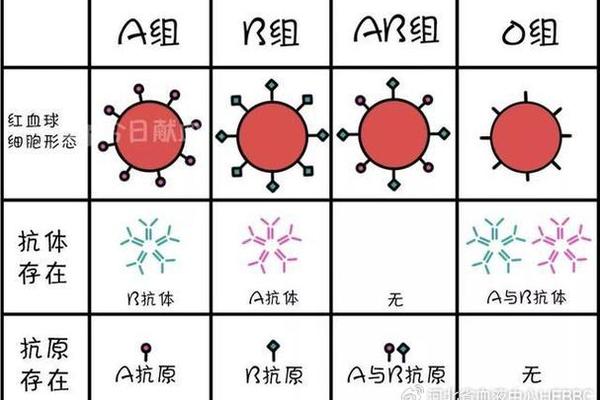
A型血作为ABO血型系统中占比约30%的常见类型,其分子基础与遗传特性展现出独特的生物学逻辑。根据红细胞表面A抗原的存在与血清中抗B抗体的分布,A型血的本质由糖基转移酶活性决定。研究表明,A基因编码的α-1,3-N-乙酰半乳糖胺转移酶能将H抗原转化为A抗原,这一生化过程在红细胞膜鞘糖脂的糖链末端形成特异性标志。
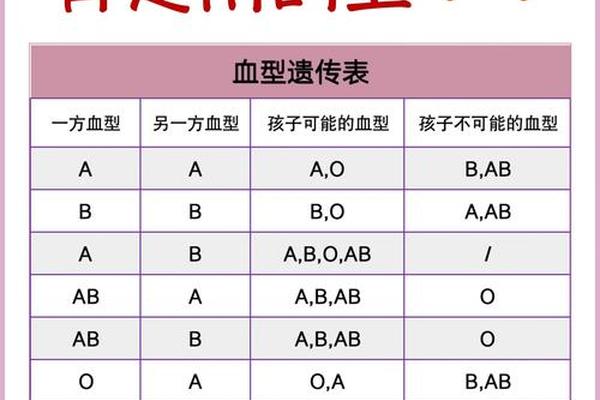
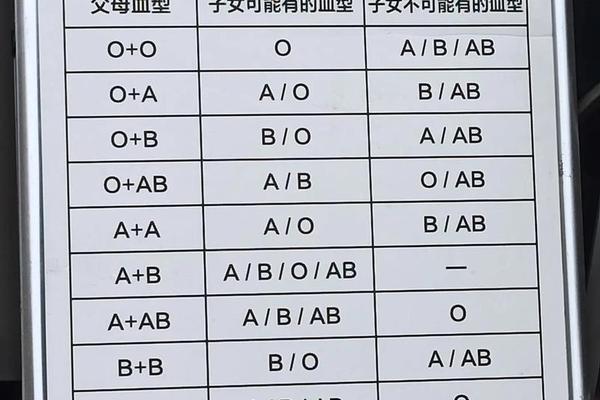
从遗传学角度,A型血的形成遵循孟德尔显性遗传规律。若父母双方分别携带A与O基因(如AO×AO组合),子女出现A型血的概率为75%;而父母一方为AB型时,子代A型血的可能性则取决于另一方的基因型。值得注意的是,A型血还存在A1与A2亚型分化,其中A1型占比超过80%,两者的抗原表达强度差异可能影响输血相容性。
二、临床医学中的核心价值
在输血医学领域,A型血的抗原-抗体特性使其遵循严格的配型规则。由于A型血清含抗B抗体,其红细胞只能接受A型或O型血液输入,否则会引发溶血反应。临床实践中,交叉配血试验的普及使A型血输血安全性显著提升,但2015年日本研究发现,A型患者接受O型血浆时仍存在10%的抗体滴度异常风险,提示异型输血需谨慎。
器官移植领域则揭示了更深层的医学关联。2022年剑桥大学团队通过酶处理技术将供体肾脏血型转化为O型,这项突破不仅缓解了A型血器官的供需矛盾,更开启了血型抗原调控的新研究方向。A型血与胃癌、卵巢癌等疾病的统计学关联,使其成为肿瘤标志物研究的重点对象。
三、健康风险与疾病易感性
马里兰大学对60万人群的研究数据显示,A型血个体在60岁前发生缺血性中风的风险较其他血型高16%,这可能与血小板聚集性和血管内皮细胞活性相关。凝血因子vWF和FVIII浓度在A型血液中偏高,导致血栓形成倾向增强,这一发现为心血管疾病预防提供了血型分层管理依据。
在传染病领域,A型血对新冠病毒的易感性曾引发广泛讨论。2020年武汉金银潭医院数据显示,A型血患者占比37.75%高于人群分布,但后续研究指出该关联缺乏充分病理机制支持。而针对幽门螺杆菌感染的研究则显示,A型血人群胃黏膜细胞表面抗原更易与病原体黏附蛋白结合,感染率较O型血高20%。
四、社会认知与文化维度解析
日本学者提出的血型性格理论将A型血描述为“谨慎细致的完美主义者”,虽然缺乏科学实证,却在东亚社会形成独特文化现象。企业招聘中的血型偏好调查显示,38%的日本公司认为A型员工更适合精密制造岗位。这种社会认知虽具争议,却反映了血型文化对群体行为模式的象征性解读。
从人类学视角看,A型血的全球分布呈现显著地域差异。中欧地区A型血占比达42%,而南美洲土著人群仅10%,这种差异可能与古代瘟疫选择压力有关——模拟研究显示,A抗原对天花病毒具有更高易感性,可能驱动了不同族群的血型演化路径。
A型血的研究跨越遗传学、临床医学、流行病学及社会科学等多学科边界,其分子机制的阐明推动了精准医疗发展,而疾病关联性研究则为个性化健康管理提供新思路。未来研究方向可聚焦于三方面:一是血型抗原修饰技术在移植医学中的转化应用;二是建立多基因风险评分模型解析血型-疾病关联;三是跨文化比较研究血型认知的社会建构过程。正如诺贝尔奖得主兰德施泰纳所言:“血液中的密码远未被完全破译”,A型血的科学探索仍将持续照亮人类认知自我的征程。