在探讨A型血与A+型血的区别之前,需明确人类血型系统的分类逻辑。血型的划分主要基于红细胞表面抗原的差异,其中ABO血型系统和Rh血型系统是临床最重要的两大体系。ABO系统将血液分为A、B、AB、O四型,由红细胞上的A、B抗原决定;而Rh系统则根据是否存在D抗原分为Rh阳性(+)或阴性(-)。“A型血”特指ABO系统中的A型,而“A+型血”则是ABO系统A型与Rh系统阳性的双重标识。
值得注意的是,A+并非独立于A型血之外的特殊类别,而是A型血在Rh系统中的进一步细分。例如,A型血群体中约99.7%为Rh阳性(即A+),仅极少数为Rh阴性(A-)。这种分类对输血、妊娠等医学场景具有关键意义。
二、抗原与抗体的生物学差异
从分子生物学角度看,A型血与A+型血的核心差异在于RhD抗原的存在与否。A型血的红细胞携带A抗原,血清中含抗B抗体;而A+型血在此基础上额外表达RhD抗原。这种抗原组合决定了二者在免疫反应中的不同表现。

RhD抗原的免疫原性极强,若Rh阴性个体(如A-)输入Rh阳性血液(如A+),可能触发严重的溶血反应。Rh系统的匹配是输血安全的重要保障。研究显示,Rh阴性人群仅占全球人口的0.3%-15%,这种稀有性使得A-型血的临床储备尤为关键。
三、输血医学中的实践差异
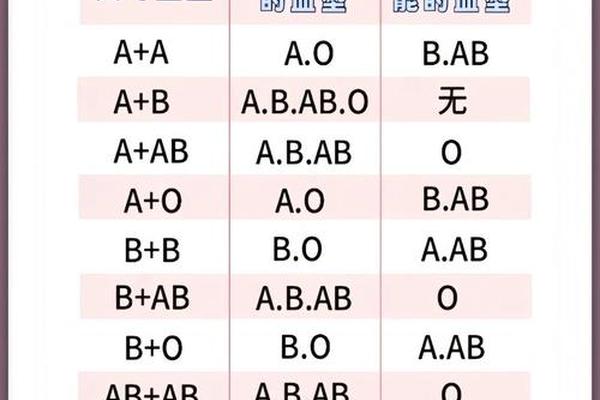
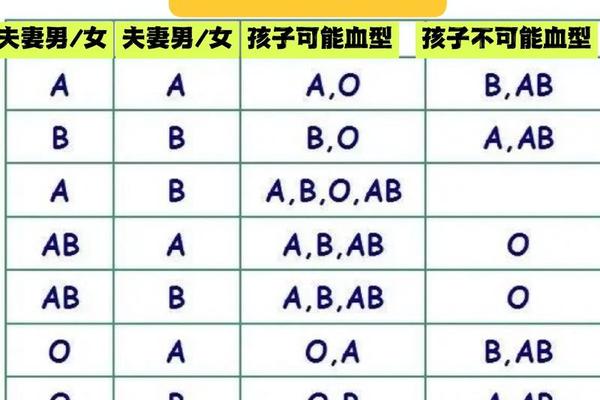
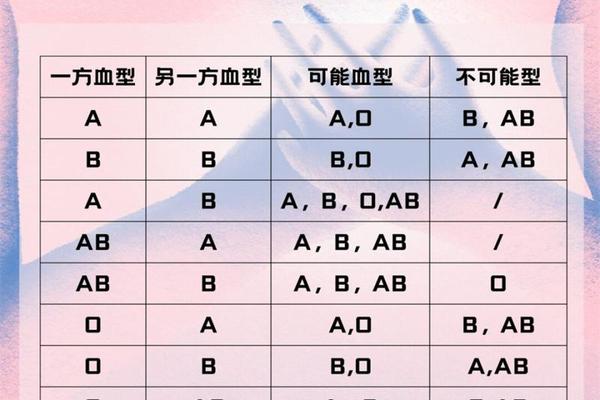
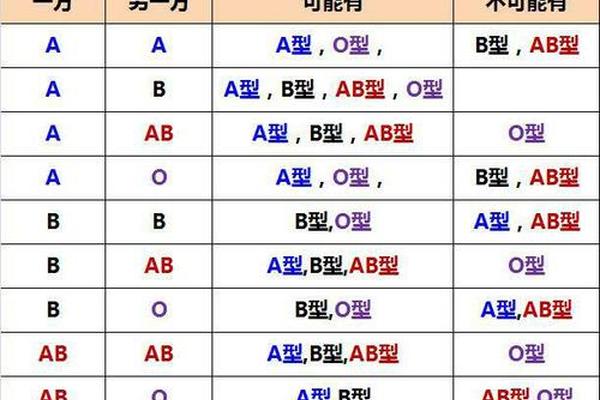
在临床输血领域,A+与A型血的兼容性规则截然不同。A+型血作为Rh阳性血型,可安全输注给Rh阳性的A型或AB型患者,但禁止用于Rh阴性个体;而A-型血因缺乏D抗原,既可满足Rh阴性患者的紧急需求,也可作为Rh阳性患者的备用选择。
值得注意的是,尽管O型血常被称为“万能供血者”,但其血浆中的抗A/B抗体仍可能引发风险。相比之下,A+型血在ABO系统内的输血匹配更为严格:A+患者仅能接受A+或O+血液,而A-患者的选择范围更广(A-、O-)。这种差异突显了双重血型系统叠加带来的复杂性。
四、遗传规律与种群分布
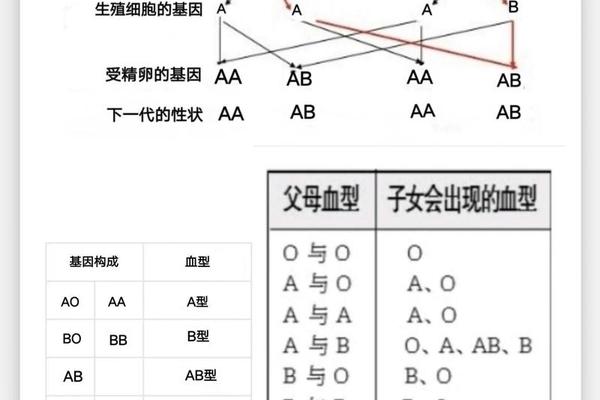
从遗传学角度,ABO与Rh血型系统遵循不同的遗传机制。ABO血型由第9号染色体上的复等位基因(IA、IB、i)控制,而Rh血型则由第1号染色体的RHD基因决定。A型血父母可能生出A+或A-型子女,具体取决于Rh基因的显隐性组合。
全球分布数据显示,A+型血在东亚人群中占比约27%-30%,显著高于欧美地区的18%-20%。这种地域差异与人类迁徙史和自然选择压力密切相关。例如,A型血人群对某些消化系统病原体(如霍乱弧菌)的易感性,可能推动了特定区域的基因频率演变。
五、健康风险的研究争议
近年研究表明,不同血型与疾病易感性存在微妙关联。A型血人群患胃癌、癌的风险较其他血型高10%-25%,这可能与A抗原影响幽门螺杆菌定植有关。而Rh系统的影响则更多体现在产科领域:Rh阴性孕妇若怀有Rh阳性胎儿,可能引发新生儿溶血病,需要抗D免疫球蛋白干预。
值得关注的是,部分研究指出Rh阳性血型(如A+)可能与血栓风险增加相关。2021年《循环》杂志的Meta分析显示,非O型且Rh阳性人群发生静脉血栓的风险是O型血的1.8倍,提示A+型血需特别注意心血管健康管理。
A型血与A+型血的差异本质上是ABO与Rh两大血型系统交叉分类的结果。这种双重标识不仅影响着临床输血的精准匹配,更与遗传多样性、疾病易感性等深层生物学问题交织。随着血型转换技术的发展(如酶法去除抗原),未来或可实现更灵活的血液资源利用。建议医疗机构加强公众血型科普,同时推动基于大数据的人群血型特征研究,为个性化医疗提供新的维度。对个体而言,了解自身血型的多重内涵,既是健康管理的基础,也是对人类生物多样性的一份认知尊重。