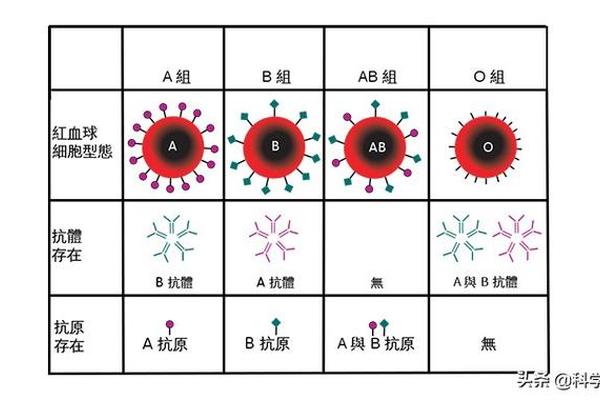
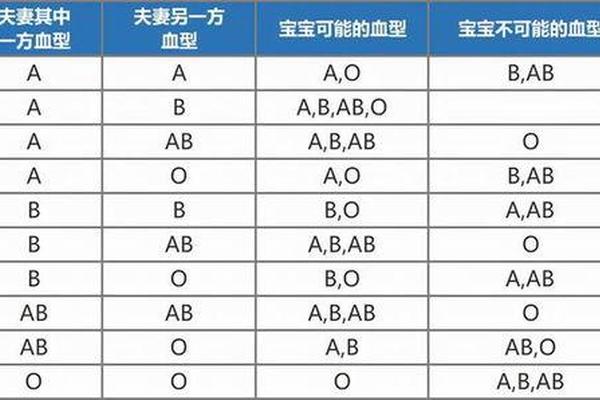
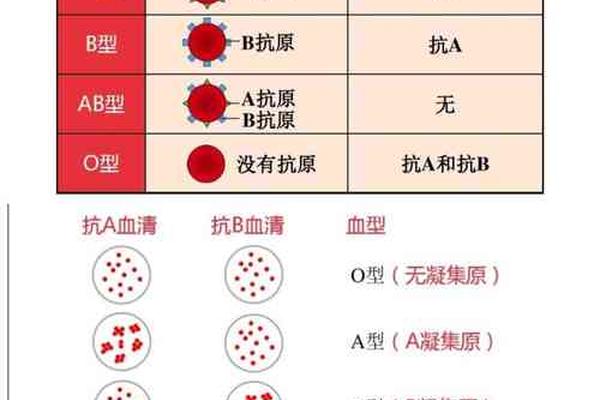
血型作为人类遗传学中的重要标记,其传递遵循孟德尔遗传定律。ABO血型系统由三个等位基因控制:A、B和O,其中A、B为显性基因,O为隐性基因。当父母双方均为A型血时,其基因型可能是AA(纯合型)或AO(杂合型)。根据遗传学原理,父母若均为A型血,孩子只能从父母处各获得一个A或O基因。常规情况下,孩子的血型可能为AA(表现为A型)或AO(同样表现为A型),若同时继承两个O基因,则表现为O型血。例如,若父亲基因型为AO,母亲也为AO,则孩子有25%概率为OO(O型血),75%概率为A型血(AA或AO)。
值得注意的是,A型血和B型血的产生需要至少一个B基因的参与。由于A型血的父母基因中不含B基因,因此在自然遗传过程中,双方无法将B基因传递给下一代。这一结论在多个研究中得到验证,例如百度健康等平台明确指出“父母双方均为A型血时,不会生出B型血的孩子”。这种遗传规律的科学性源于ABO基因位于第9号染色体上的稳定表达机制,排除了常规情况下B型血出现的可能性。
二、特殊遗传现象的探讨
尽管遗传学理论明确否定了A型血父母生育B型血孩子的可能性,但现实中仍存在需要深入分析的罕见案例。例如,基因突变或顺式AB型等特殊血型可能打破常规遗传模式。日本学者山本的研究发现,某些ABO基因的突变会导致抗原表达异常,例如顺式AB型中A和B基因同时位于同一条染色体上。若父母中一方携带此类罕见突变基因,可能使得看似A型血的个体实际携带隐性B基因,从而生育出B型血后代。但这种概率极低,统计显示顺式AB型的发生率仅为17万分之一至58万分之一。
实验室检测误差也可能造成血型误判。2022年新乡市中心医院的案例显示,抗-M抗体的存在会导致ABO血型正反定型不符,进而引发血型鉴定错误。当出现“A型父母生育B型孩子”的异常报告时,需通过DNA测序和家系分析排除检测干扰因素。例如,南京医科大学的研究团队曾发现,ABO基因启动子区域的碱基缺失或突变可导致抗原表达异常,这类分子层面的变异需要高通量测序技术才能识别。
三、社会认知误区的根源分析
公众对血型遗传的误解常源于两个层面。其一是对显隐性关系的理解偏差,部分人误认为O型血作为隐性基因可能“转化”为显性基因。实际上,O基因仅代表抗原缺失,无法通过重组产生B抗原。其二是将血型系统简单等同于亲子鉴定工具。知乎专栏曾报道,一名父亲因孩子血型与预期不符而质疑亲子关系,最终DNA检测证实为基因突变导致的罕见遗传现象。这种案例反映出社会对血型遗传复杂性的认知不足。

医学界对此的科普尤为重要。湖南省郴州市中心血站的研究指出,ABO血型仅能作为亲子关系的初步筛查工具,其排除率约为30%,而确认性结论必须依赖STR基因座检测。例如,若孩子出现“不可能”的血型组合,需优先考虑罕见遗传或检测误差,而非直接推断非亲生关系。这种科学态度的普及有助于减少家庭矛盾和社会信任危机。
四、血型研究的医学与社会意义
ABO血型系统的研究不仅关乎遗传学理论,更与临床医学密切相关。母婴ABO血型不合可能引发新生儿溶血,尽管O型母亲与非O型胎儿的溶血概率高达20%-25%,但严重病例仅占1.7%。血型抗原的弱表达现象(如Ax亚型)可能影响输血安全,2024年中国学者发现ABO基因外显子突变可导致抗原表达强度改变,这类发现为精准输血提供了分子依据。
在社会层面,血型文化的流行催生了“血型性格论”等非科学观念,而科学的血型知识传播有助于破除迷信。例如,搜狐健康专栏通过父母-子女血型对照表的可视化呈现,使公众直观理解血型遗传规律。未来研究可进一步探索血型与疾病易感性的关联,例如A型血与胃癌风险的相关性研究,这将成为跨学科研究的新方向。

综合遗传学原理与临床实证可知,A型血父母在常规遗传机制下无法生育B型血后代,特殊情况下需通过基因检测排除突变或检测误差。这一结论不仅巩固了孟德尔定律在ABO血型系统中的适用性,也为亲子鉴定、输血医学提供了理论支撑。未来研究应聚焦于三方面:一是建立ABO基因突变数据库,完善罕见血型的检测标准;二是开发快速鉴别血型亚型的技术,降低临床输血风险;三是加强公众科普,通过多媒体手段消除血型认知误区。唯有将基础研究与临床应用紧密结合,才能充分发挥血型系统的科学价值与社会价值。