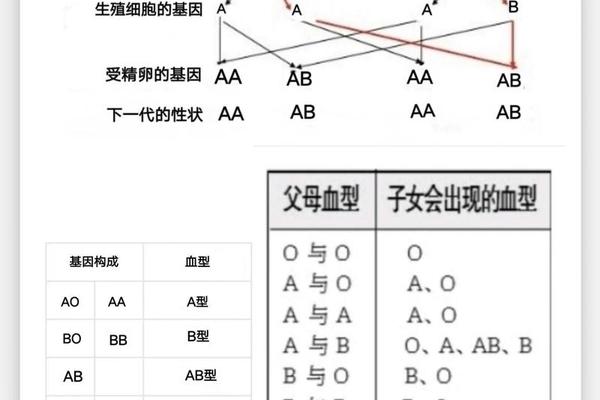
人类ABO血型系统的遗传遵循显隐性法则。O型血的基因型为OO,而A型血的基因型可能为AA(纯合)或AO(杂合)。当父亲为O型(OO)、母亲为A型(AA或AO)时,子女的血型可能为A型或O型。具体而言:
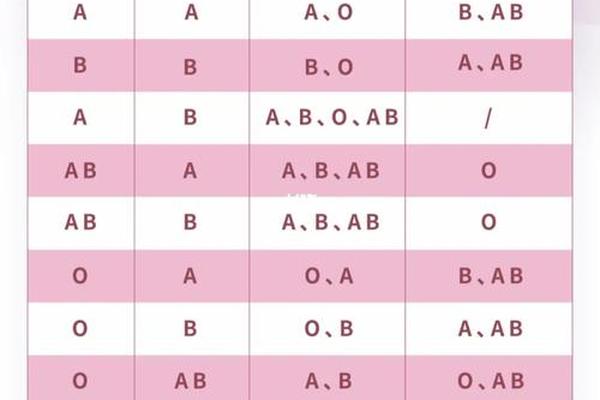
这一遗传规律在大多数情况下成立,但存在极少数例外。例如,基因突变或罕见的亚型(如ABw亚型)可能导致子女血型与预期不符。例如,若母亲携带Bw11基因(一种弱表达的B抗原基因),其血型可能被误判为A型,导致子女实际为B亚型。血型亲子鉴定需结合DNA检测以提高准确性。
二、ABO溶血的机制与风险
当O型血母亲怀有A型血胎儿时,可能发生母婴血型不合引发的溶血反应。其核心机制为抗原-抗体反应:O型血母亲血清中含有抗A抗体,若胎儿红细胞携带A抗原,抗体可通过胎盘攻击胎儿红细胞,导致溶血。
新生儿溶血主要表现为黄疸、贫血,严重者可能出现肝脾肿大或核黄疸。临床统计显示,O型母亲与A型父亲的后代中,约20%-25%可能发生ABO溶血,但仅0.4%的病例需要医疗干预。溶血风险与母亲抗体效价相关,抗体水平越高,胎儿受影响概率越大。
值得注意的是,并非所有母婴血型不合都会导致溶血。胎儿红细胞进入母体的数量、母体免疫系统敏感性等因素均影响疾病发生。现代产前检查可通过抗体筛查和超声监测评估风险,并在必要时采取干预措施。
三、医学应对与预防策略
对于已确诊的ABO溶血患儿,临床治疗以光疗为主。蓝光可促进游离胆红素转化为水溶性物质,加速排泄。重症病例需采用换血疗法,通过置换含有抗体的血液降低胆红素浓度。
预防方面,建议O型血孕妇在孕期定期检测抗A抗体效价。若效价显著升高,可通过中药调理或免疫球蛋白注射降低抗体活性。产后需密切监测新生儿黄疸指数,通过加强喂养促进胆红素排出。Rh阴性母亲需额外关注Rh血型相容性,但O型与A型组合中Rh溶血风险较低。
需强调的是,ABO溶血通常病情较轻,且现代医学已能有效控制。父母无需过度担忧,但需遵循医嘱完成产前筛查与产后护理。
四、科学进展与未来研究方向
近年来,基因检测技术的突破为血型鉴定提供了更高精度。例如,血型基因测序可识别常规血清学方法无法检测的亚型(如Bw11),避免误判。酶法改造血液的研究取得进展,通过剪切B型抗原的酶可将B型血转化为通用O型血,未来或能拓展至其他血型。
未来研究可聚焦于以下方向:一是开发非侵入性产前检测技术,通过母体血液分析胎儿血型及溶血风险;二是探索基因编辑技术(如CRISPR)修正胎儿红细胞抗原表达,从根源预防溶血。这些突破将进一步提升血型相关疾病的诊疗水平。
O型与A型血父母的子女血型遵循显性遗传规律,通常为A型或O型,但需警惕罕见基因变异的影响。母婴血型不合引发的ABO溶血虽存在风险,但现代医学已能通过产前监测、光疗及换血等手段有效应对。建议准父母在孕前进行血型及抗体筛查,孕期配合医学检查,以科学态度降低潜在风险。未来,随着基因技术与血液改造研究的深入,血型相容性问题或迎来更彻底的解决方案。